DEFINICIÓN
Solo existe una muerte humana definida como: La pérdida combinada e irreversible de los atributos humanos y del funcionamiento del organismo como un todo, resultando ambos del cese permanente de las funciones encefálicas esenciales.
Durante más de 360 años la observación de una ausencia total de la función respiratoria conjuntamente con la ausencia del latido cardíaco pasó a ser la línea divisoria entre la vida y la muerte. El desarrollo de la ciencia permite describir en algunos enfermos la pérdida de las funciones del encéfalo, mientras otros órganos mantienen aún su integridad, algo inconcebible hasta hace solo unos años.
En condiciones de terapia intensiva donde las funciones cardiorrespiratorio espontáneas pueden ser suplidas tecnológicamente, se aplican otros criterios diagnósticos para demostrar la ausencia permanente de las funciones encefálicas y sinónimos de muerte del individuo.
Se conoce como muerte encefálica (ME) el cese irreversible de todas las funciones del encéfalo, o sea de los hemisferios cerebrales, del tallo encefálico y del cerebelo.
El término muerte encefálica más tarde o más temprano deberá abandonarse porque perpetúa una confusión entre el personal médico y el público en general, sencillamente el enfermo no está en muerte encefálica, sino muerto.
CRITERIOS PARA EL DIAGNÓSTICO DE LA ME
Precondiciones
Paciente en coma de etiología conocida y de carácter irreversible.
Debe haber evidencia clínica o por neuroimagen de lesión destructiva en el sistema nervioso central compatible con el estado de muerte encefálica.
Antes de iniciar la exploración clínica neurológica hay que comprobar si el paciente presenta:
Temperatura corporal rectal (no debe encontrarse por debajo de 32 °C).
La presión arterial sistólica no debe ser menor de 90 mm de Hg Si el paciente esta en shock, debe lograrse una estabilidad hemodinámica antes de aplicar los criterios diagnósticos.
Evaluación de la función respiratoria. Debe comprobarse que el régimen de ventilación sea adecuado y siempre que sea posible se realice evaluación hemogasométrica. El paciente no debe encontrarse en insuficiencia respiratoria aguda (PCO2 mayor de 55 mm de Hg. Y de PO2 menor de 55 mm de Hg
Deben corregirse los trastornos endocrino metabólicos severos.
Ausencia de alteraciones metabólicas, sustancias o fármacos depresores del sistema nervioso central, que pudieran ser causantes del coma.
Ausencia de bloqueantes neuromusculares.
Criterios diagnósticos
Coma arreactivo, sin ningún tipo de respuestas motoras o vegetativas al estimulo doloroso aplicado en el territorio de los nervios craneales, por lo que las posturas de descerebración y de decorticación excluyen el diagnóstico. La presencia de actividad motora de origen medular espontánea o inducida, no invalida el diagnóstico de la muerte encefálica.
Lesión irreversible e irreparable del encéfalo. Debe descartarse formas no irreversibles de coma: Intoxicaciones por drogas, hipotermias, shock, comas anóxicos, etc.
Ausencia de reflejos regidos por el tronco encefálico: Fotomotor, corneal, óculocefalogiro, óculovestibular, nauseoso y tusígeno fundamentalmente.
Prueba de atropina: no cambio en la frecuencia cardiaca después de la infusión intravenosa de 0.04 mg /Kg de sulfato de atropina.
Apnea, demostrada mediante el test de apnea, comprobando que no existen movimientos respiratorios torácicos ni abdominales durante el tiempo de desconexión del respirador suficiente para que la Pco2 en sangre arterial superior a 60 mmHg.
Períodos de observación. Estos criterios deben estar presentes durante al menos 30 minutos y a las 6 horas en los casos de lesión destructiva conocida y 24 horas en los casos de encefalopatía anóxica. Cuando se ha asistido a un proceso de degradación cefalocaudal severo a pesar de todas medidas terapéuticas es posible acortar el período de observación a 4 horas.
Si se sospecha o existe intoxicación por fármacos o sustancias depresoras del sistema nervioso central, el periodo de observación debe prolongarse, a criterio médico, de acuerdo a la vida media de los fármacos o sustancias presentes y las condiciones biológicas generales del paciente.
Los periodos de observación pueden acortarse a criterio médico, de acuerdo con las pruebas instrumentales.
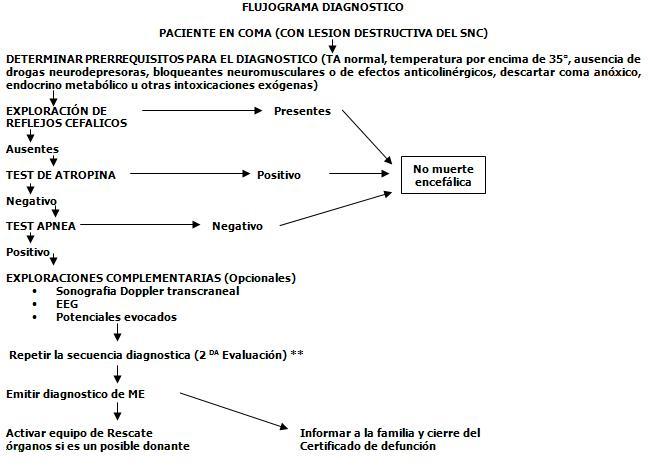
** El tiempo de observación entre las evaluaciones (2) depende de los resultados de los exámenes complementarios y puede ser desde 30 minutos hasta 24 horas
Pruebas confirmatorias para el diagnóstico precoz (opcionales)
Aplicación de una batería de pruebas conformadas por los potenciales evocados multimodales y la electroretinografía:
Potenciales evocados auditivos de tallo cerebral.
Potenciales evocados somatosensoriales de corta latencia por estimulación del nervio mediano.
Potenciales evocados visuales.
Silencio eléctrico cerebral. (Electroencefalograma plano).
Estudios para evaluar la circulación cerebral:
Métodos directos:
Angiografía convencional de los cuatro vasos cerebrales.
Panangiografía cerebral con inyección del contraste a nivel del cayado aórtico.
Angiografía por sustracción digital.
Medición del flujo sanguíneo cerebral por métodos radioisotópicos.
Tomografía axial computadorizada contrastada.
Sonografía Doppler transcraneal
Métodos indirectos:
Inyección intratecal de un isótopo.
Ecoencefalografía.
Reoencefalografía.
Medición del flujo sanguíneo de la arteria oftálmica.
Los estudios angiográficos han sido los más empleados para evaluar la circulación cerebral en la muerte encefálica, muchos autores lo consideran como la prueba decisiva para la confirmación muerte encefálica. Dentro de estos se considera como de elección la panangiografía cerebral por inyección del contraste en el cayado aórtico.
La angiografía carotídea, solamente, no permite visualizar la circulación de la fosa posterior y del tallo cerebral, por lo cual es inadecuada por si sola para confirmar la muerte encefálica.
Con la aplicación de estas pruebas es posible eliminar los períodos de observación (Diagnóstico precoz), tanto en presencia de lesiones estructurales como de lesiones potencialmente reversibles si se presupone el establecimiento de una lesión metabólica irreversible del encéfalo.
Vale señalar que en el caso de la panangiografía cerebral, el paciente no puede estar en hipotermia, condición que no se requiere con los potenciales evocados y el electroretinograma.
En nuestro centro se utiliza el EEG y el doppler transcraneal como métodos complementarios, además se realiza el diagnostico de ME con Angio -tomografía axial computarizada y estudio de perfocción cerebral, realizando estudios multicortes con una gran sensibilidad y seguridad diagnóstica.
Lesión irreversible e irreparable del encéfalo
Descartar formas reversibles de coma:
Intoxicación previa por drogas. En nuestro medio se debe brindar especial atención a este punto, pues la dosificación sanguínea de drogas no se tiene habitualmente al alcance.
Hipotermia: Puede aparentar la muerte encefálica, sobre todo sí la temperatura rectal esta por debajo de 32 °C.
Ausencia de shock. Es indispensable la aplicación de medidas adecuadas que incluyen la utilización de agentes vasoactivos, restitución de volemia, etc. Para restablecer la tensión arterial antes de aplicar los criterios diagnóstico de muerte encefálica.
La disminución del flujo sanguíneo cerebral debido a un shock puede provocar una supresión transitoria de la actividad electroencefalografía, así como de los reflejos tronco encefálico y aparentar un cuadro de muerte encefálica.
Comas post anóxico: La recuperación de un paro cardiorrespiratorio puede dar lugar a un cuadro similar al de la muerte encefálica inclusive con un electroencefalograma isoeléctrico sin que sea necesariamente irreversible. Si aparece inmediatamente uno o más reflejos tronco encefálicos, puede haber recuperación cortical dentro de las 24 horas siguientes, mientras que la ausencia de dichos reflejos indica que no habrá tal recuperación. Después de la reanimación, fundamentalmente si la causa primaria no es cerebral sino cardiovascular, se debe ser muy cauteloso en la aplicación de los criterios diagnósticos de la muerte encefálica (se ha enfatizado que la conciencia puede restablecerse después de persistir un electroencefalograma plano durante un periodo de hasta 10 minutos después del paro cardiorrespiratorio)
La recuperación de comas anóxicos de otras causas (ahorcamientos, obstrucción de vías respiratorias, ahogamiento por inmersión, etc.) conlleva los mismos riesgos de declarar un falso positivo de diagnóstico de muerte encefálica.
Uso de bloqueadores de la unión neuromuscular.
Puede dar lugar a un cuadro que se confunde con la muerte encefálica.
Ausencia de reflejos de tallo cerebral
Reflejo pupilar a la luz: Reflejo de mayor poder discriminativo: Nivel explorado.- Mesencéfalo. El tamaño pupilar puede ser variable, no se exige una midriasis bilateral para este diagnóstico. Ausente invariablemente en la muerte encefálica.
Reflejo corneal: Altamente discriminativo- nivel explorado - protuberancia: Se debe observar tanto el cierre de los párpados como de la desviación conjugada de los ojos hacia arriba (fenómeno de Bell)
Ausente invariablemente en la muerte encefálica.
Reflejo óculocefalico: Altamente discriminativo - nivel explorado unión bulbo- protuberancial: No hay desplazamiento ocular en la muerte encefálica.
Reflejo óculovestibular: Indicador sensible de la función del tallo encefálico- nivel explorado unión bulbo- protuberancia. No hay desplazamiento ocular en la muerte encefálica. Reflejo nauseoso. Ausente en la ME Nivel anotómico, bulbo.
Reflejo tusígeno. Ausente en ME Nivel anotómico, bulbo.
Prueba de la atropina
En la muerte encefálica la frecuencia cardiaca no se modifica, mientras que en coma aumenta invariablemente: Nivel explorado- bulbo raquídeo.
Se inyectan 0.04 mg /Kg de sulfato atropina y se monitorea la frecuencia cardíaca durante 15 minutos.
Es útil hacer electrocardiograma antes de la atropina, así como a los 5-10 y 15 minutos (opcional)
El test de la atropina es negativo cuando no se modifica la frecuencia cardiaca, o sea, no se eleva más allá del 10% de la frecuencia cardiaca basal a los 5, 10 y 15 minutos. En este caso es compatible con diagnóstico de ME.
Test de Apnea. Su objetivo es demostrar la ausencia de respiración espontánea.
Nivel explorado- bulbo raquídeo.
Descripción – el paciente es ventilado entre 10-20 minutos de FIO2 de 1 (100% O2), y se realiza una gasometría (opcional) después de lo cual se desconecta del ventilador y se suministra oxígeno introduciendo una cánula hasta la tráquea a 6 L por minutos y se observa si el enfermo realiza movimientos ventilatorios. El tiempo de desconexión de la ventilación mecánica es variable y estará en función del nivel previo de la PaCO2 y de la temperatura del paciente. Cada minuto de desconexión la PaCO2 se eleva 2-3mmHg .Al finalizar este test se realiza una gasometría arterial para constatar que la PaCO2 es superior a 60mmHg.
En caso con patologías pulmonar, grandes requerimientos de oxígenos y presión positiva la final de la espiración (PEEP), el test clásico descrito puede provocar un colapso alveoral, además cuando el sujeto es considerado como donante pulmonar no se recomienda el test clásico. En esta situación se le debe realizar siempre el test de apnea con presión continua positiva de la vía aérea (CPAP) de 10 cm de H2O como norma general aunque puede ser más elevada como necesidades del caso, se puede igualmente considerar el realizar una hipercapnia permisiva previa para disminuir el tiempo de desconexión de la ventilación mecánica.
Es importante conocer que la mayoría de los pacientes ventilados de forma controlada presentan una PaCO2 por encima y una PaCO2 por debajo de los límites normales y el umbral de la PaCO2 necesario para estimular los centros respiratorio está generalmente elevado hasta alrededor de 50-55 mm Hg de modo que pueden estar apnéicos durante varios minutos después de desconectar el ventilador.
Esta prueba debe realizarse solo cuando ya se hayan cumplido el resto de los criterios de muerte encefálica.
Actividad motora espinal: La ME provoca una desconexión aguda de la medula espinal con respecto a todas las estructuras neurológicas intracraneales pudiendo salvar algunas de sus funciones reflejas o automáticas. La variedad de reflejos que pueden observarse es muy amplia entre los mas frecuentes hay que destacar los reflejos cutáneo-abdominales, cremasterico, plantar flexor, extensor de retirada y tónico cervicales.
Todas estas situaciones, sin dudas son muy inquietantes, requieren ser ampliamente conocidos para informar adecuadamente y tranquilizar al personal sanitario no experto, para evitar ansiedad y dudas a la familia, se recomienda administrar un bloqueante neuromuscular.
Aspectos legales en el diagnóstico de la muerte encefálica.
Actualmente se acepta desde el punto de vista médico - legal una nueva forma para el diagnosticar la muerte, "Es decir una persona en el estado de muerte encefálica está muerta".
El mantenimiento de una persona muerta en una Unidad de Cuidados Intensivos significa un malgasto de recursos económicos y sociales. Por tanto, no es solo por la obtención de órganos que deba pronunciarse la muerte de un enfermo con lesiones irreversibles, sino por razones científicas, morales, sociales, y económicas.
El diagnóstico de muerte encefálica como actuación previa a la realización de los trasplantes de órganos y tejidos humanos, constituye un proceder médico de extrema importancia en la actualidad que en nuestro país se sustente en diferentes cuerpos legales.
El diagnóstico de muerte encefálica surte los mismos efectos jurídicos que cualquier otro diagnóstico de muerte, una vez terminada la extracción de órganos y tejidos donados, se llevan a cabo las diligencias necrológicas ordinarias.
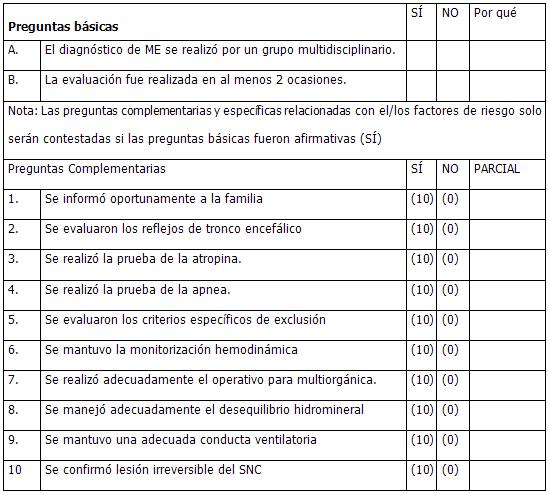
GUÍA DE EVALUACIÓN