La oclusión intestinal es la incapacidad del intestino para permitir, con sus movimientos, el paso regular de alimentos y contenido intestinal en sentido caudal, lo que origina cambios locales y generales. Puede manifestarse por obstrucción simple, donde única y exclusivamente se encuentra perturbado el tránsito intestinal, o por obstrucción con estrangulación, donde, además de estar perturbado el tránsito intestinal, se encuentra comprometida la circulación sanguínea del segmento intestinal afectado.
CLASIFICACIÓN
La clasificación puede hacerse atendiendo a las causas (Cuadro 1) o a la localización de la oclusión intestinal.
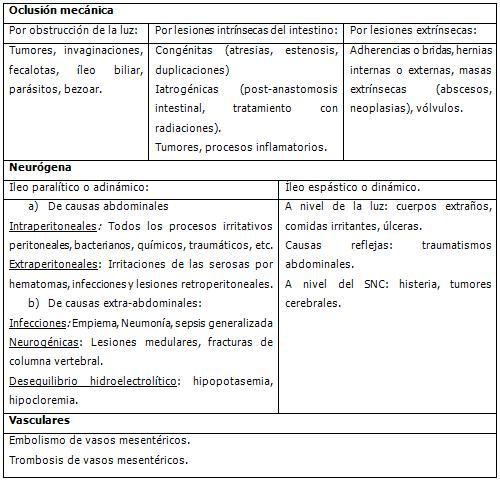
Cuadro 1. Clasificación etiológica.
Clasificación topográfica:
a) De intestino delgado:
Altas: Desde duodeno hasta el primer asa yeyunal.
Bajas: desde el 1er asa yeyunal hasta la válvula ileocecal.
b) De intestino grueso.
FISIOPATOLOGÍA
El contenido intestinal normal contiene gases, secreciones intestinales y alimentos. La acumulación intraluminal de secreciones gástricas, biliares y pancreáticas continúa incluso en ausencia de consumo oral. Cuando la obstrucción evoluciona el intestino se congestiona y el contenido intestinal no se reabsorbe, a esto siguen los vómitos y la reducción del consumo oral. La combinación de disminución de la absorción e ingestión origina desequilibrio electrolítico, lo que ocasiona, en última instancia, insuficiencia renal o choque.
La distensión intestinal suele acompañar a la obstrucción mecánica con acumulación de líquidos en la luz intestinal, incremento de la presión intraluminal y del número de contracciones peristálticas, con aumento de los ruidos hidroaéreos y dilución de aire. Cuando la presión intraluminal excede a la presión capilar y venosa en la pared intestinal, la absorción y el drenaje linfático disminuyen. En esta etapa las bacterias ingresan al torrente sanguíneo (traslocación bacteriana), el intestino se torna isquémico y puede surgir septicemia y necrosis intestinal, sobreviene el choque con rapidez.
CUADRO CLÍNICO
Depende del sitio y naturaleza de la obstrucción, de la existencia o no de compromiso vascular y el estado previo del paciente.
Síntomas y signos:
a) Dolor: Se localiza en la proyección del sitio comprometido a manera de cólicos intermitentes acompañados en ocasiones por borborigmos (oleadas). El dolor puede aliviarse cuando por agotamiento muscular la peristalsis decae.
b) Vómitos: Síntoma frecuente, mientras más alta es la oclusión más temprano es el vómito que puede ir desde alimentario, bilioso, hasta fecaloideo, e indica un pronóstico serio.
c) Constipación: Detención de materias y gases (teniendo más importancia desde el punto de vista semiológico la no expulsión de gases).
d) Oliguria: Por deshidratación.
e) Distensión abdominal: Timpanismo a la percusión.
Examen físico:
a) Inspección: Presencia de cicatrices quirúrgicas abdominales y tumoraciones visibles; distensión asimétrica del abdomen.
b) Palpación: Examen de los orificios herniarios y detección de organomegalias o masas tumorales. Sensibilidad abdominal.
c) Auscultación: Aumento de los ruidos hidroaéreos en la oclusión mecánica y si están disminuidos o ausentes en las oclusiones neurógenas o fase de agotamiento de las oclusiones mecánicas.
d) Tacto rectal: Es obligatorio, pues posibilita encontrar el extremo distal de una invaginación, la existencia de un fecaloma, cuerpos extraños, o un tumor rectal. La presencia de heces en el tacto no descarta la oclusión intestinal.
Signos de alarma para descubrir la estrangulación:
a) Fiebre.
b) Taquicardia.
c) Hipersensibilidad abdominal.
d) Leucocitosis.
Estudios de laboratorio:
a) Biometría hemática completa que puede demostrar hemoconcentración, leucocitosis con desviación a la izquierda en las formas graves con compromiso vascular.
b) Urea y creatinina: medir función renal.
c) Ionograma y gasometría: ambos mostrarán alteraciones de acuerdo a la severidad del trastorno hidroelectrolítico y ácido básico existente.
d) Examen general de orina: aumento de la gravedad específica.
e) Prueba de Imbert: cetonuria.
Exámenes radiológicos.
a) Radiografía de abdomen simple (4 vistas):
• Mostrará los típicos niveles hidroaéreos horizontales coronados por una cámara gaseosa.
• Cambio de posición de los gases dentro del intestino en las placas seriadas, lo cual indicará la existencia de un íleo mecánico mientras que su inmovilidad estará a favor del íleo paralítico.
• Localización central (intestino delgado) o marginal (colon) de la distensión.
• Presencia de un asa dilatada (proceso local, vólvulo).
b) Radiografía de colon por enema a baja presión y control fluoroscópico:
• Se utilizará si no hay signos de irritación peritoneal.
• Es muy demostrativo en los vólvulos, cáncer de colon e invaginación ileocecal (imagen en pico de ave, en llama de vela o muela de cangrejo).
• En la radiografía puede observarse además fractura de columna, de cadera, litiasis biliar, pancreática o renal que pueden intervenir por vía refleja en el desarrollo del síndrome, así como cálculos y cuerpos extraños responsables del bloqueo intestinal.
Exámenes endoscópicos.
Sigmoidoscopía: Se indicará de urgencia cuando se sospeche oclusión causada por afecciones del rectosigmoide incluido el vólvulo del sigmoides (puede constituir el tratamiento de urgencia eliminando el vólvulo del asa intestinal).
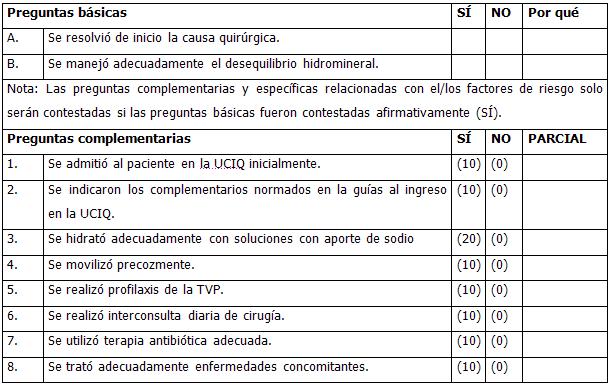
TRATAMIENTO
a) Conducta en la UCI:
• Manejo del desequilibrio ácido-básico o hidromineral.
• Gran cirugía.
• Factores de riesgo o enfermedades crónicas concomitantes.
• Asociación a sepsis intrabdominal.
b) Conducta en la UCIQ:
• Manejo del desequilibrio hidromineral
• Cateterización de vena central.
• Medir presión venosa central (PVC) cada 3 horas.
• Diuresis horaria.
• Ionograma.
• Gasometría.
• Osmolaridad plasmática.
• Monitorización cardiovascular y ventilatoria.
• Corrección de las alteraciones hemogasométricas y desequilibrio hidromineral.
• Hidratar preferiblemente con cristaloides isotónicos, evaluar desde 35 a 60 ml/kg/día y ajustar según PVC, estado cardiovascular, etc.
• Si shock, definir etiología y tratarlo según GPC (shock hipovolémico o distributivo son los más frecuentes)
• Revisar exhaustivamente el balance hidromineral durante el acto quirúrgico y como es lógico, la descripción detallada de este.
• Descompresión del tubo digestivo utilizando sonda nasogástrica y rectal; en el caso de paciente con nutrición enteral por otra vía, abrirla al frasco.
Mantener los parámetros vitales en:
• Presión arterial media > 80 mm de Hg.
• PVC entre 6 y 15 mm de Hg.
• Frecuencia cardiaca < 100 x1.
• GAP CO2 < 9 mm de Hg = ( Pa CO2 – PIG CO2).
• FIO2 > 0,4.
• Diuresis > 30 ml/h. (Sin uso de diuréticos).
En caso de íleo paralítico el tratamiento se dirigirá a:
• Tratar la causa.
• Descompresión por sonda nasogástrica.
• Hidratación y reposición electrolítica.
• Uso de anticolinesterásico como la neostigmina.
• Oxigenación hiperbárica a 2 atmósferas durante 50 minutos (1-3 sesiones).
Se decidirá terapia con antibióticos, si es posible la aparición del síndrome de sepsis o estado postoperatorio. Elegir combinación de amplio espectro empírico (énfasis en gramnegativos y anaerobios).
Lesión en intestino delgado:
• Cefalosporinas de primera generación: (cefazolina (Kurgan) bb de 500 mg y 1 g. Administrar 1 g a intervalos de 6-8 hr durante 7-10 días. Vigilar función renal.
• Aminoglucósido: (Amikacina bb de 500 mg a 15 mg/kg de peso. Dosis única durante 7-10 días.
• Metronidazol (frascos de 500 mg): un frasco EV c/8 h. Durante 7 -10 días.
Lesión en intestino grueso:
• Cefalosporinas de tercera generación: Rocephin bb de 1 g. adm. 1- 2 g. a intervalos de 12 h. durante 7-14 días ó Claforan (cefotaxima) bb de 1g. Administrar de 1-2 bb EV a intervalos de 6-8 h. durante 7-14. Días.
• Aminoglucósidos: Amikacina bb de 500 mg. Administrar 15 mg/kg dosis única durante 7-14 días.
• Metronidazol (frascos de 500 mg): un frasco EV c/8 h.
Otros tratamientos alternativos pueden ser a base de cefalosporinas de IV generación, carbapenémicos, fluorquinolonas, clindamicina (anaerobios).
Es necesario recordar que en pacientes ancianos o con fracaso renal agudo, debe adecuarse la dosis de los antimicrobianos.
Tratamiento de las enfermedades concomitantes:
a) Movilización precoz. De ser posible en las primeras 24 horas
b) Profilaxis de la trombosis venosa profunda TVP y el tromboembolismo pulmonar (TEP) según esquema establecido si cumple con los criterios.
c) Valorar uso de anticolinesterásico como la neostigmina si ausencia de sutura intestinal en íleo reflejo.
d) Analgesia.
GUÍA DE EVALUACIÓN