INTRODUCCIÓN
El hemograma es uno de los análisis de laboratorio solicitado con mayor frecuencia y forma parte del estudio básico requerido para orientación diagnóstica y evaluación de los pacientes. Es utilizado con el propósito de obtener una visión general del estado de salud del paciente, por lo que juega un papel esencial en el posible diagnóstico de varias afecciones que pueden presentarse en las diferentes etapas de la vida, incluyendo al recién nacido (RN).(1)
En el frotis de sangre periférica (FSP) se detectan las variaciones morfológicas de las células de la sangre periférica; constituye una valiosa sugerencia de algunas enfermedades que pudiera estar padeciendo el recién nacido y una guía para la indicación de otros exámenes a fin de corroborar o descartar el posible diagnóstico planteado;(2,3) el conteo de reticulocitos orienta la actividad eritropoyética de la médula ósea, en cifras elevadas (reticulocitosis) se considera una anemia regenerativa (hemolítica o hemorrágica), si es normal o disminuido se denomina arregenerativa (aplásica o hipoplásica), aunque en el RN normal se observa reticulocitosis fisiológica(4,5) y el conteo de plaquetas es básico para monitorear una causa de trombocitopenia congénita o un cuadro hemorrágico.(5)
La importancia de esta revisión radica en reunir varios aspectos vinculados con enfermedades que pueden observarse en el neonato, algunas de ellas son raras, otras son algo más frecuentes y pueden dar por resultado una elevada morbimortalidad en el RN; la motivación reside en realizar un apoyo docente para los residentes de Neonatología y de ese modo contribuir a la disminución de la baja tasa de mortalidad infantil de nuestra provincia y del país en general.
DESARROLLO
La utilidad del hemograma no deja lugar a dudas. Varios son los aspectos en que se sostiene esta afirmación. (Cuadro 1).
Contadores electrónicos hematológicos (CEH) o analizadores hematológicos automáticos
La automatización ha contribuido decisivamente al aumento de la rapidez y fiabilidad del conteo de las células sanguíneas, a la vez que ha permitido obtener un examen hematológico esencial que contiene todos los parámetros del hemograma, los cuales antiguamente debían realizarse de forma aislada y mediante métodos e instrumental diferentes. Los actuales CEH incluyen el estudio del hemograma con los parámetros eritrocitarios, recuento de reticulocitos y de plaquetas, añadiéndole los diversos parámetros de estos últimos; sin embargo, el FSP sigue vigente pues éste se realiza cuando estos dispositivos producen una alarma indicativa de la necesidad de una revisión manual o mediante examen morfológico convencional por la presencia de alguna célula patológica en la sangre periférica, también el FSP es utilizado para control de calidad de los CEH.(2,5,6) En la actualidad existen varios analizadores de última generación que tienen módulos para la observación visual de las células.
Anemias en periodo neonatal
El período neonatal comprende los primeros 30 días de vida del niño. Los valores normales durante este periodo dependen de la edad cronológica y del tiempo gestacional y varían de semana a semana. En los RN las causas de anemia más frecuentes son: la hemorragia, la enfermedad hemolítica inmune, transfusión feto fetal, infecciones bacterianas y, menos frecuentes, las anemias hemolíticas congénitas. Los RN pretérmino tienen más riesgo de anemia.(7,8)
Las hemoglobinopatías graves como la enfermedad de células falciformes y la β-talasemia mayor se manifiestan a partir de los cuatro a ocho meses de vida (cuando comienza a desaparecer la hemoglobina fetal (Hb F), ya que en el periodo neonatal la presencia de Hb fetal ejerce un efecto protector; sin embargo en el déficit de glucosa-6-fosfato deshidrogenasa es frecuente que la primera manifestación sea en forma de ictericia neonatal.(1,8) En el RN puede producirse anemia hemolítica (AH) por dosis excesiva de vitamina K.
El diagnóstico y el tratamiento temprano de la anemia son cruciales para evitar o reducir las secuelas a largo plazo sobre los principales órganos del RN.
Clasificación de la anemia en periodo neonatal
Las causas de anemia son múltiples en las diferentes etapas de la vida y se pueden clasificar según el mecanismo causal en tres grandes grupos: hemólisis, defectos de la síntesis de la Hb y hemorragias (pueden producirse combinaciones entre ellas), las más graves son la hemólisis y las hemorragias.(7)
Se debe considerar que la anemia del prematuro es una forma con características únicas y de etiología multifactorial. (Cuadro 2).(7,9)
Proceso de la anemia en periodo neonatal(7,8)
Anemias secundarias a hemorragia: la transfusión gemelo-gemelar (TGG) se presenta en hasta un 33 % de embarazos con gemelos monocoriales, produce importante morbimortalidad tanto en el donante como en el receptor. La transfusión puede ser aguda o crónica. En la forma aguda los gemelos son de peso casi similar (diferencia <20 %), pero con diferencias en la concentración de Hb de más de cinco gramos por dl. En la forma crónica, el donante se anemiza gradualmente y sufre retardo del crecimiento, mientras que el receptor se va poniendo policitémico y macrosómico. Debido a las notables diferencias en la volemia, flujo renal y excreción urinaria, generalmente el donante tiene oligoamnios y el recipiente polihidramnios. Al nacimiento el dador está pálido, hemodinámicamente descompensado o en shock, pudiendo presentar neutropenia, trombocitopenia e hipoglucemia. La Hb varía entre 4 y 8 g/dL, con recuento reticulocitario elevado y eritroblastos circulantes en el FSP. El receptor está habitualmente más grave que el donador, nace con cardiomiopatía hipertrófica, insuficiencia cardíaca marcada, policitemia, hiperviscosidad, dificultad respiratoria, hipocalcemia e hipoglucemia, sus niveles de Hb están entre 20 y 30 g/dL y presenta hiperbilirrubinemia. Cualquiera de los gemelos puede manifestar hydrops fetalis ocasionado por la anemia severa en el caso del donante o por hipervolemia e insuficiencia cardíaca en el receptor. El riesgo de sufrir lesiones neurológicas prenatales es de 20-30 % para ambos niños y la mortalidad global perinatal es de 50-100 %.(7)
Anemia hemolítica adquirida de causa inmune
Pueden ser causadas por aloanticuerpos y anticuerpos o autoanticuerpos.
AH por aloanticuerpos: nombradas en forma general como enfermedad hemolítica del recién nacido (EHRN), son secundarias a incompatibilidad de grupo sanguíneo entre la madre y el niño. Las menos frecuentes y menos graves son las debidas al grupo ABO, las más severas son las secundarias a Rh. La EHRN por incompatibilidad Rh (EHRN-Rh) es el efecto de la isoinmunización materna (Anti D) secundaria al pase transplacentario de sangre fetal a su circulación en madres que previamente no han sido expuestas a hematíes Rh positivos. Los anticuerpos (AC) IgG desarrollados atraviesan placenta y se fijan a la membrana de los hematíes fetales, llevando a una hemólisis persistente, anemia y la respectiva estimulación de la eritropoyesis fetal.(7,9)
Hemograma en la anemia del período neonatal
Las cifras de Hb y Hto se hallan disminuidas en cifras en relación con el tiempo de vida y la etiología de la anemia, los cambios en el conteo global y diferencial de leucocitos también dependen del origen de ésta; las cifras de Hb, Hto y el número de eritrocitos en las AH del neonato varían según la variedad y el grado de la hemólisis, al igual que la anemia secundaria a la sepsis del neonato y otras causas de anemia en esta etapa de la vida.(7,8) En los neonatos pretérmino puede observarse una reacción leucemoide (leucocitosis > de 50x109xL con marcada desviación a la izquierda).(1)
Frotis de sangre periférica en la anemia del período neonatal
Las alteraciones de este examen dependen también de la etiología de la anemia, por ejemplo, en caso de existir cifras muy elevadas de esferocitos y estos eritrocitos se acompañan de anemia hay que descartar AH de causa inmune, aunque éstas tienen otros cambios morfológicos como se señalarán más adelante.
En la aplasia medular congénita se observará pancitopenia de distinto grado y en la anemia secundaria a una sepsis del RN en el FSP se observa el patrón leucocitario de las infecciones bacterianas (leucocitosis o leucopenia, cambios degenerativos de los neutrófilos, desviación a la izquierda, etcétera), en la AH secundaria a la sepsis severa se observa el patrón séptico de los leucocitos junto al patrón hemolítico de los eritrocitos: anisocromía, anisopoiquilocitosis, policromatofilia, punteado basófilo, esquistocitos o hematíes fragmentados, eritroblastosis (más de diez por cada 100 leucocitos contados), esferocitosis y microesferocitosis en la AH de causa inmune, corpúsculos de Howell Jolly (CHJ) y plaquetas en números variables, igualmente se observan las variaciones fisiológicas del FSP en el RN.(1,2,7)
Enfermedad hemolítica del recién nacido por incompatibilidad RH (isoinmunización o aloinmunización).(10,11,12)
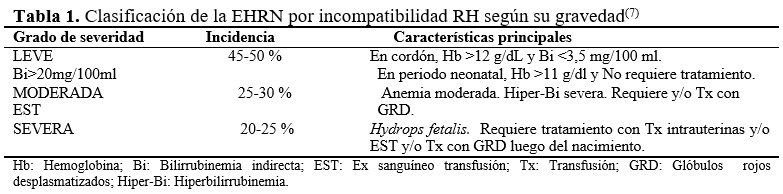
Hemograma en la EHRN-RH: anemia de intensidad variable, está en relación con la gravedad de la hemólisis. Leucocitosis que puede ser marcada y con desviación a la izquierda en el conteo diferencial.
Conteo de reticulocitos: se observa moderada a marcada reticulocitosis (conteo total > 100mil/mm(13) la cifra normal es de 25 mil a 75 mil/mm3, y el índice reticulocitario corregido (IRC) >3.(1,5)
Resultados del estudio del FSP en la EHRN por RH (D)(1,11)
Eritrocitos: anisopoiquilocitosis de discreta a moderada. Macrocitosis policromatófila acentuada (por el aumento de los reticulocitos característico de esta etapa de la vida y por la hemólisis en curso). Algunos esferocitos, escasos esquistocitos y eritrocitos en lágrima (dacriocitos), punteado basófilo, CHJ, cifras elevadas de eritroblastos (eritroblastosis) con todas las células inmaduras de la serie eritropoyética. En el RN normal hasta el séptimo día se observan eritroblastos, pero menos 10 por cada 100 leucocitos contados y éstos al cabo de los cinco días comienzan a desaparecer.(14,15) Leucocitosis marcada (de 25 a 50 x109xL) con neutrofilia, desviación a la izquierda o células inmaduras de la serie granulocítica (metamielocitos y mielocitos) que junto a los eritroblastos constituyen una leucoeritroblastosis,(5) neutrófilos seudoPelger, linfocitos grandes dismaduros propios del RN y las plaquetas se hallan en cifras variables, aunque puede observarse trombocitopenia. (Tabla 1).
Características de la enfermedad hemolítica del recién nacido por incompatibilidad secundaria a sensibilización con otros antígenos del sistema RH
Alrededor del uno por ciento de las gestantes pueden tener un AC no anti-D; Cc, Ee y otros grupos potenciales generadores de isoinmunización materna clínicamente evidentes y capaces de crear un impacto negativo en la gestación en curso.(7,10) (Tabla 2).
Enfermedad hemolítica por incompatibilidad ABO (EHRN-ABO)(7,8,11)
Es una AH menos severa que la causada por inmunización Rh. A diferencia de las otras formas de EHRN, la demostración de la existencia de incompatibilidad entre la madre y el niño no es sinónimo de EHRN. Mientras que las personas de grupo O tienen siempre, al menos parcialmente, anticuerpos anti-A (B) de tipo IgG, las de grupos A o B poseen anti-B y anti-A predominantemente IgM, por tal motivo, la EHRN por ABO se observa casi exclusivamente en RN de madres del grupo O. La evidencia de sensibilización de los eritrocitos (prueba de Coombs directa positiva o elución de anti A [B] de los hematíes) no significa que el niño padezca AH.
Dado que pueden ocurrir grados variables de hemólisis a todos los niveles de sensibilización, el diagnóstico de EHRN-ABO debe ser realizado por exclusión.
Hemograma en la EHRN-ABO(11)
La anemia regularmente es leve, leucocitosis con neutrofilia y discreta desviación a la izquierda y las plaquetas en cifras variables. Los reticulocitos aumentados (reticulocitosis).
Frotis de sangre periférica en la EHRN-ABO(11)
Macrocitos redondos (propios del RN) y por la hemólisis, numerosos esferocitos, que pueden ser más abundantes que en la esferocitosis hereditaria. Anisocromía: policromatofilia, normocromía e hipercromía, algunos eritroblastos; leucocitosis discreta. La sangre de la vena umbilical para el examen precoz es más fiable que la sangre capilar.
La EHRN-RH se diferencia de la hemólisis por conflicto ABO porque en la primera predominan los macrocitos y eritroblastos y en la segunda prevalece la esferocitosis, hiperbilirrubinemia leve a moderada, prueba de Coombs directa (PCD) negativa o positiva (solo en 1/3 de casos) y elución de AC comúnmente positiva aun con PCD negativa. La EHRN-ABO es poco usual porque este grupo está poco desarrollado en el feto y en el RN.(9)
Enfermedad hemolítica por incompatibilidad de otros grupos
Cualquier otro antígeno eritrocitario tiene la potencialidad de provocar EHRN. Los que más frecuentemente la producen son los de los sistemas Kell, Duffy y Kidd. El antígeno K1 tiene la particularidad de que también se expresa en los progenitores eritropoyéticos, por lo que en la EHRN-Kell la anemia es resultado no solo de la hemólisis sino también de la inhibición de
la eritropoyesis. Entre 5 % y 15 % de los niños nacidos de madres con anti-K1 presentan EHRN y aproximadamente la mitad de los casos desarrolla la forma severa. Los AC contra los antígenos de los sistemas Duffy y Kidd son una causa poco frecuente de EHRN, habitualmente leve a leve a moderada.(7,10)
Anemia tardía de la EHRN
En la EHRN, independientemente de cual sea el sistema antigénico involucrado, una vez superado el periodo crítico de los primeros días de vida suele desarrollarse gradualmente una anemia hiporregenerativa tardía producida por un doble mecanismo: las transfusiones intrauterinas (TIUs) actúan en el feto aumentando los niveles de hemoglobina circulante, para evitar el desarrollo de hipoxia e hydrops, e inhibiendo la eritropoyesis y consecuentemente el grado de hemólisis. Una vez nacido el niño y como consecuencia de la severa inhibición de la eritropoyesis inducida por las TIUs, entre la segunda y sexta semanas de vida se desarrolla una anemia caracterizada por reticulocitopenia y niveles bajos de eritropoyetina (Epo). En estos casos, la reactivación espontánea de la eritropoyesis ocurre entre los dos y cuatro meses de edad. Actualmente la incidencia de EHRN ha disminuido gracias a la profilaxis en las gestantes Rh negativo con inmunoglobulinas anti-D.(9,10)
Anemias hemolíticas por autoanticuerpos
Se deben al traspaso pasivo durante el embarazo de auto AC tipo IgG de la madre al feto. Se ve principalmente en madres con anemia hemolítica autoinmune idiopática o secundaria a enfermedad autoinmune (especialmente lupus eritematoso sistémico o a drogas administradas a la madre durante el embarazo).(1) Los niños habitualmente presentan una anemia hemolítica moderada, que a veces puede ser severa y requerir tratamiento. Generalmente es autolimitada y se va atenuando con el paso de las semanas, debido a la disminución en el título de los anticuerpos recibidos de la madre. El diagnóstico se confirma por la positividad de la PCD en el RN (en ausencia de incompatibilidad de grupo sanguíneo) y también por la positividad de la prueba en la madre,(1,8) además, la transfusión feto materna se manifiesta en periodo neonatal inmediato (test de Kleihauer-Betke positivo o detección de Hb F en la madre),(1) es muy poco utilizado en ocasiones.
Hemograma en la AH por autoanticuerpos
Hb y Hto disminuidos, leucocitosis con leucocitosis variable y discreta desviación a la izquierda; las plaquetas en valores variados y reticulocitosis moderada.
Lámina periférica en la AH por autoanticuerpos
Aparecen cambios morfológicos de los eritrocitos propios de una AH, pero no tan manifiestos como ocurre en la EHRN-RH o la EHRN-ABO, leucocitosis de discreta a moderada con desviación a la izquierda; las plaquetas se observan en valores variables y se produce una reticulocitosis moderada.
Anemia de causa no inmune (infecciones)(9)
La anemia es la expresión hematológica más frecuente de ésta, la mayoría de las veces es de tipo hemolítica, revelando reticulocitosis (macrocitosis policromatofílica), eritroblastos y cambios degenerativos en las células granulocíticas en el FSP. Debe sospecharse en el neonato en que la ictericia se acompañe de hepatomegalia y/o esplenomegalia y/o trombocitopenia o en aquellos casos en que los pacientes impresionen como agudamente enfermos. La hemólisis aguda es la manifestación hematológica más frecuente en la sífilis, paludismo, toxoplasmosis y el VIH en el RN. Las infecciones extrauterinas también pueden producir distintos grados de hemólisis.
Anemias hemolíticas microangiopáticas (AHMA)
Son poco frecuentes en esta edad, por lo general secundarias a CID y rara vez al síndrome hemolítico urémico atípico (SHUa), purpura trombocitopénica trombótica hereditaria, hemangioma gigante y anomalías de la circulación placentaria. Se caracterizan por la presencia en el FSP de numerosos esquistocitos, taurocitos, varios esferocitos y microesferocitos, eritroblastosis, policromatofilia, leucocitosis con desviación a la izquierda y trombocitopenia severa.(9,11)
Anemias por defecto de síntesis eritrocitaria
Estas son muy poco frecuentes. Se identifican por presentar una anemia macrocítica sin causa evidente y reticulocitopenia, disminución de precursores eritropoyéticos en MO. El diagnóstico diferencial debe realizarse básicamente entre dos patologías: anemia hipoplásica congénita (Blackfan-Diamond), que frecuentemente se asocia a malformaciones congénitas características, o infección intrauterina por Parvovirus B19 que no se asocia con malformaciones congénitas y la adenosin deaminasa eritrocitaria (ADAe) es normal, el diagnóstico se confirma por PCR positiva en la médula ósea (“patrón de oro”) o por serología viral de la madre y el niño, habitualmente remite de forma natural, aunque puede evolucionar a largo plazo.(7)
Anemia del prematuro
Se observa en los RN pretérmino de muy bajo peso de nacimiento (menos de 1.500 g y/o edad gestacional de 32 semanas o menos). Es causada por variados mecanismos, siendo los principales una respuesta inadecuada de la eritropoyetina (Epo) frente a la hipoxia tisular y la excesiva cantidad de sangre extraída para estudios de laboratorio, otros factores también están comprometidos, aunque en mucho menor grado. En el hemograma, aparte de la Hb y Hto disminuidos, puede observarse leucopenia, en el FSP se observan macrocitos policromatófilos, pocos eritroblastos y trombocitopenia, además, disminución del conteo de reticulocitos.(7)
Eritroblastosis periférica como marcador de hipoxia fetal intrauterina
Se considera eritroblastosis en el RN cuando la cifra de estas células sobrepasa los diez eritroblastos por cada 100 leucocitos contados. Se ha sugerido el conteo de glóbulos rojos nucleados como marcador de hipoxia fetal intrauterina aguda o crónica y como predictor de resultante neonatal adversa (bajo puntaje de Apgar, acidemia neonatal y convulsiones neonatales de aparición temprana). Su presencia indica que cualquier evento hipóxico ocasiona una respuesta compensatoria fetal en forma de una eritropoyesis excesiva, produciendo la salida de estos eritrocitos inmaduros a la circulación fetal, lo cual se correlaciona con la presencia de asfixia perinatal, pueden observarse normoblastos binucleados.(14,15)
Por otra parte la elevación del conteo de eritroblastos en el cordón umbilical solo se observará si la lesión hipóxica ocurrió mucho antes del inicio del parto.(14)
Infecciones y sepsis en el recién nacido
Los neonatos, especialmente los de muy bajo peso al nacimiento o los infantes prematuros tienen un riesgo aumentado de infección después del nacimiento, debido a una deficiencia relativa en las respuestas inmunes adaptables de la falta de exposición del antígeno en el útero; en estudios efectuados se han demostrado los deterioros de transmigración a través del endotelio vascular dando como resultado un número reducido de receptores de superficie de membrana, disminución de la competencia de transducción señalado, disminución de la movilización del calcio intracelular y caída de las concentraciones de quimioquinas y citoquinas ubicadas en los macrófagos del tejido y neutrófilo. El nacimiento prematuro y el síndrome de distrés respiratorio también frenan la función del neutrófilo.(16)
La infección neonatal continúa siendo una de las principales causas de mortalidad y morbilidad en RN,(16,17,18) generando el 36 % de las 4 millones de muertes neonatales anuales en el mundo. El diagnóstico de sepsis neonatal representa un gran desafío ya que los RN presentan signos clínicos muy inespecíficos y los exámenes auxiliares tienen una baja sensibilidad. Por la baja sensibilidad de las pruebas clásicas, se ha propuesto el uso de nuevos marcadores inflamatorios como procalcitonina, perfiles de citoquinas, citometría de flujo o angiopoyetina para hacer el diagnóstico, pero estas pruebas son muy costosas y no están al alcance de muchos centros hospitalarios.(19) La prueba de laboratorio más útil para la aproximación diagnóstica de sepsis fue la proteína C reactiva, en múltiples estudios ha demostrado ser una prueba específica con un valor predictivo positivo de 93-100 %.(17)
Definición de sepsis en el recién nacido
La sepsis se define como un estado de respuesta inflamatoria sistémica que se diagnostica en los RN según factores de riesgo perinatales (fiebre materna, madre con corioamnionitis, ruptura prematura de membranas de más de 18 horas, pobre control prenatal, etcétera.(17,20)
Criterios de definición de sepsis neonatal (SN)
Existen criterios sobre la definición de la sepsis en el neonato relacionados con su cuadro clínico y los resultados informados por el laboratorio, así como con el tiempo de inicio del cuadro séptico.
- Sepsis confirmada: son los eventos en los que hay signos clínicos de infección y un hemocultivo positivo.
- Sepsis probable: cuando el paciente tiene al menos dos resultados de laboratorio alterados.
- Sepsis posible: se considera si el paciente no cumple los criterios anteriores, pero tiene un resultado de proteína C reactiva (PCR) mayor a 10mg/dl.
La sepsis neonatal se ha clasificado según su momento de inicio:
-sepsis temprana se define como la infección sospechada o confirmada, que produce una respuesta inflamatoria sistémica y sus manifestaciones se presentan en el RN durante las primeras 72 horas de vida.
-sepsis tardía: después de 72 horas de nacido.
La primera se ha asociado a factores de riesgo como transmisión materno-fetal, el nacimiento o por procedimientos invasivos durante la gestación; la segunda se ha asociado con técnicas hospitalarias como líneas vasculares, procesos invasivos, infusiones o una respuesta fetal a una infección ascendente (del canal del nacimiento) y se debe principalmente a patógenos adquiridos en el periodo posnatal, principalmente cocos Gram positivos y Klebsiella o diseminación hematógena de una infección materna.(17,18,21)
Las manifestaciones clínicas de la sepsis son: distermias, taquicardia/bradicardia, alteraciones del sistema nervioso central (como letargia/irritabilidad o hipotonía, taquipnea/bradipnea, distrés respiratorio, hipoperfusión) y alteraciones paraclínicas (leucocitosis o leucopenia, meta mielocitos, mielocitos, PCR/procalcitonina elevada y trombocitopenia).(17,18,21)
La leucopenia es un indicador más fiable en la sepsis neonatal comparada con la leucocitosis (sensibilidad de 87.5 % versus 25 %) y es más útil sugiriendo infección por germen Gram negativo;(21) la Escherichia coli, Klebsiella y Listeria son los microorganismos principalmente partícipes; los pacientes con sepsis neonatal precoz que no fallecen, frecuentemente quedan con graves secuelas físicas y discapacidades.(18,20) El hemocultivo es el “estándar de oro” en el diagnóstico de sepsis neonatal, dado que confirma la presencia de patógenos en la sangre, pero su resultado demora y tiene una tasa baja de positividad,(17,18,19) la evaluación del hemograma y el diferencial es la primera prueba diagnóstica en la sepsis neonatal en conjunto con los nuevos marcadores para la infección. El FSP es útil para el diagnóstico de la sepsis temprana, pues identifica las alteraciones morfológicas características de los neutrófilos como la densidad anormal de la cromatina nuclear, cuerpos de Döhle, gránulos tóxicos, vacuolas citoplasmáticas, aumento de la basofilia del citoplasma, células picnóticas, desviación a la izquierda, neutrófilos seudo Pelger, leucocitosis con desviación a la izquierda, también pueden observarse monocitos vacuolados y se observa trombocitopenia generalmente.(21) En el RN normal aparece neutrofilia y discreta desviación a la izquierda en las primeras 60 horas de vida, llegando el conteo global de neutrófilos superior a 14,0x109/,(1,21) pero en estos no se observan los cambios degenerativos señalados.
Los neonatos menores de 1500 g son el grupo que presenta mayor mortalidad por diferentes causas (12.7 %), la cual es dos veces mayor que la de los neonatos con peso mayor de 1500 g. La prematuridad, las complicaciones asociadas al parto y las infecciones son las principales causas de mortalidad neonatal.(16,17)
Factores de riesgo para la infección neonatal
Existen varios factores de riesgo de infección neonatal y estos son más acentuados en el prematuro; deben tenerse en cuenta ante un cuadro clínico sugestivo de una infección en el neonato. (Cuadro 3).
Diagnóstico de la sepsis neonatal
Este diagnóstico a veces no es fácil al inicio producto de la variabilidad del cuadro clínico, pero ante la sospecha de sepsis en el neonato debe investigarse inmediatamente esta posibilidad y la causa de la patología desencadenante, pues la rapidez con que se le imponga el tratamiento adecuado depende depende evitar las complicaciones y la elevada mortalidad de la sepsis neonatal.(21)
Determinaciones hematológicas ante la infección neonatal(18,19,21)
Los exámenes hematológicos se afectan en general ante este evento, principalmente los leucocitos de la línea neutrófila, éstos se afectan en cantidad y en su morfología. (Tabla 3).
La proporción de neutrófilos inmaduros/total de neutrófilos (I/T), es un valioso índice hematológico (0,16) al nacimiento y disminuye a 0,2 a las 72 horas de vida en el RN saludable. A continuidad del nacimiento el conteo absoluto de neutrófilos inmaduros sigue el mismo patrón que en el conteo absoluto de neutrófilos.(21)
Se ha considerado la leucopenia y neutropenia como un buen marcador y más específico para la sepsis neonatal precoz (SNP) en comparación con la leucocitosis y neutrofilia.(18,21) Leucocitosis neutrófila decreciente: si se acentúa cada vez más la desviación a la izquierda con leucopenia progresiva, significa un mal pronóstico para el paciente.(1) Esto puede verse con frecuencia en la sepsis por bacterias Gram negativas, aunque puede observarse también en la sepsis por Gram positivo, si las formas inmaduras superan a los stabs y ambas en conjunto a los neutrófilos, la infección es muy grave, en la sepsis severa la leucopenia tiene valor pronóstico.(11,21)
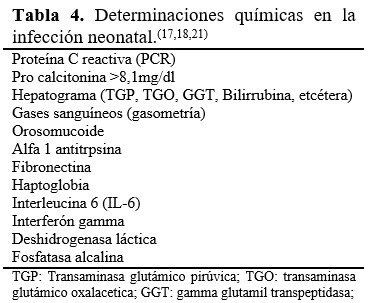
También se deben tener en cuenta las determinaciones químicas de la infección en el neonato. (Tabla 4).
Los exámenes bacteriológicos deben ser los siguientes: (Cuadro 4).
Otros exámenes para el diagnóstico de la sepsis deben ser:(18)
- Rayos X de tórax según el cuadro clínico.
- Punción lumbar (decisión debatida)
Frotis de sangre periférica en la sepsis neonatal precoz
Las alteraciones morfológicas en la sepsis bacteriana son similares en las diferentes edades, no así las cifras de leucocitos, pues en los RN los valores cambian según el tiempo de vida, además, en muchas ocasiones los neonatos no responden con una leucocitosis ante un cuadro infeccioso bacteriano.(16)
La lámina periférica es útil para el diagnóstico de la sepsis neonatal precoz, pues identifica los cambios morfológicos (degenerativos) que ocurren en los neutrófilos como granulaciones tóxicas, los cuerpos de Döhle, vacuolización del citoplasma, aumento de la basofilia citoplasmática, neutrófilos seudoPelger y células picnóticas, también pueden observarse monocitos vacuolados y células de Turk en casos graves, cambios cuantitativos como la leucopenia o leucocitosis y la desviación a la izquierda, estas alteraciones se observan también en el adulto.(1,3,5) La eosinofilia aumenta con la inmadurez del RN, en ocasiones se utiliza la eosinofilia en el prematuro como predictor de la sepsis neonatal.
Variaciones del conteo de reticulocitos en el neonato
Estas células no se afectan en su morfología, pero si en sus valores normales que corresponden a cualquier edad, en el RN y el período neonatal se presenta una reticulocitosis fisiológica.(4,5)
Fracción de reticulocitos inmaduros (FRI): Se considera un marcador precoz de la actividad eritropoyética, muy útil en la práctica clínica. En la anemia aplásica se reportan valores muy bajos del conteo absoluto de reticulocitos y de la FRI. Valores muy altos de la FRI y de los conteos absolutos de reticulocitos se observan en las anemias hemolíticas congénitas e inmunológicas y en la hemorragia aguda.(5) Tiene gran valor diagnóstico en la anemia neonatal.
Índice de producción reticulocitaria (IPR)
Un IPR > 3 indica aumento de la actividad eritropoyética (anemia regenerativa), mientras que un IPR <2 revela escasa actividad eritropoyética medular (anemia arregenerativa).(5,8)
Trombocitopenia neonatal aloinmune (TNAI)
La TNAI se produce por la presencia de autoanticuerpos plaquetarios maternos. Puede ser un marcador de enfermedad subyacente así como un factor de riesgo para la hemorragia y puede verse frecuentemente en las unidades de cuidados intensivos neonatales. El inicio temprano de trombocitopenia neonatal es común en RN pretérmino siguiente a embarazos complicados por insuficiencia placentaria o hipoxia fetal lo que puede dañar la producción de plaquetas en el feto. Los neonatos pretérmino tienden a tener levemente el conteo de plaquetas más bajo que los infantes a término y adultos; alrededor de 20 % de neonatos de menos de 28 semanas de gestación desarrollan trombocitopenia severa (<50 x 109/l).(22) Puede producirse una trombocitopenia discreta a moderada y fisiológica en el RN normal al nacimiento, después de la primera semana de vida los valores son iguales a los del adulto. Es necesario realizar el FSP para ver la citomorfología de las plaquetas.(1,22)
Trombocitopenia inmunitaria primaria en el embarazo
La trombocitopenia en el embarazo es causa frecuente de ésta en el neonato.(22,23) El tipo más habitual de disminución plaquetaria en la embarazada es la gestacional (por hemodilución) ésta no presenta peligro para la madre o al recién nacido, el conteo de las plaquetas se normaliza dentro de dos semanas después del parto, la cifra de las plaquetas en el neonato es normal. En contraste, la trombocitopenia autoinmune puede causar en ambos sangrado, en la materna principalmente en el período del peripartum y hemorragia severa en el neonato, porque los anticuerpos antiplaquetarios cruzan la placenta.(22,23) En caso de existir trombocitopenia inmunitaria primaria en el embarazo se recomienda mantener en vigilancia a la paciente durante éste y vigilar al RN al menos durante cinco días de vida extrauterina.(23) El conteo de plaquetas realizado por los CEH puede notificar falsos valores disminuidos (seudotrombocitopenia), debe comprobarse con un FSP.(1)
Causas de trombocitopenia en el neonato de menos de 72 horas
Fetal: aloinmunes, infecciones congénitas (por ejemplo, citomegalovirus, rubeola, toxoplasmosis). Aneuploide (trisomías 18, 13, 21, o triploide). Autoinmune (púrpura trombocitopénica inmunitaria, lupus eritematoso sistémico en la madre). Menos comunes: EHRN por RH, congénita/hereditaria (síndrome de Wiskott-Aldrich).
Es preciso realizar el FSP para valorar la citomorfología (plaquetas grises), tamaño (plaquetas gigantes en el Bernard-Soulier y pequeñas en el síndrome de Wiskott-Aldrich), granulaciones (plaquetas hipo granuladas), fenómenos de satelitismo y agregados plaquetarios.(1,22)
Neonatos cuya madre previamente fue esplenectomizada como tratamiento de un PTI está en el peligro de desarrollar trombocitopenia, si la madre tiene un conteo de plaquetas normal o por debajo de 50x109xL en algún momento en el embarazo, y/o un conteo de plaquetas debajo de 100x109xL al término del embarazo, el recuento de plaquetas del neonato debe medirse en sangre del cordón inmediatamente después del parto y rechequearlo durante la semana siguiente, si está debajo de 50x109xL se recomienda realizar ultrasonido craneal.(23)
En los infantes pretérmino en la primera semana de vida generalmente se observa trombocitopenia (es el período de riesgo más alto de sangrar), los RN pretérmino también tienen la incidencia más alta de hemorragias intracraneales de cualquier grupo etario, con aproximadamente 25 % de infantes nacidos con <1500 g que experimentan una hemorragia intraventricular (IVH).(7)
CONCLUSIONES
Como se ha podido observar en esta revisión los parámetros hematológicos descritos juegan un papel muy importante como orientación diagnóstica, evaluación y seguimiento de algunas patologías que pueden presentarse en el neonato, lo cual contribuye a tratar de reducir o evitar el riesgo de complicaciones que pueden producirle graves consecuencias al recién nacido con afecciones.
Con su adecuado manejo e interpretación se reduce la morbimortalidad causada por la anemia o la sepsis neonatal y en general es una ayuda a mantener o mejorar la baja tasa de mortalidad infantil que presenta nuestra provincia y nuestro país en general lo cual, junto al trabajo del PAMI, hacen que Cuba muestre cifras muy bajas de mortalidad infantil.
Conflicto de intereses
Los autores declaran que no poseen conflicto de intereses.
Contribuciones de los autores
Conceptualización: Nelson Terry Leonard, Cleopatra Cabrera Cuéllar.
Visualización: Nelson Terry Leonard, Cleopatra Cabrera Cuéllar.
Redacción del borrador original: Nelson Terry Leonard, Cleopatra Cabrera Cuéllar.
Redacción, revisión y edición: Nelson Terry Leonard, Cleopatra Cabrera Cuéllar.
Financiación
Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos.