INTRODUCCIÓN
Los linfomas son enfermedades malignas que se originan en las células del sistema inmune y se manifiestan predominantemente por linfoadenopatías o tumores sólidos.(1) Pueden presentarse con síntomas que motiven la asistencia del paciente a un médico de la atención primaria o de la mayoría de las especialidades, según el órgano afectado.(2)
Tradicionalmente se dividen en linfomas Hodgkin (10 % de los casos) y linfomas no Hodgkin (LNH), estos últimos con un curso clínico que varía desde trastornos indolentes, hasta las formas más agresivas de neoplasias en humanos. Los LNH se originan de células linfoides en diferentes estadios de desarrollo, con mayor frecuencia en los ganglios linfáticos, pero en ocasiones su presentación inicial es en sitios extranodales.
Aproximadamente 50 % de los pacientes con LNH pueden desarrollar enfermedad extranodal de forma secundaria y la cuarta parte de todos los casos, tienen una forma primaria de presentación extranodal, incidencia que puede ser algo mayor en los países orientales y en vías de desarrollo.(3)
En las estructuras oculares existe tejido linfoide en la órbita, párpados, glándula lagrimal y conjuntiva. El ojo y sus anexos pueden ser afectados por un grupo heterogéneo de linfomas primarios de distintos tipos histológicos o secundariamente, por la extensión de linfomas originados en ganglios linfáticos o en otros sitios extranodales.(4)
En la provincia se había reportado un caso con linfoma de la zona marginal que se presentó como un tumor de órbita,(5) pero no existen publicaciones de LNH de los anexos oculares. Este informe tiene como objetivo describir un nuevo caso de linfoma extranodal, teniendo en cuenta las particularidades de su diagnóstico y tratamiento, así como realizar una revisión del tema.
PRESENTACIÓN DEL CASO
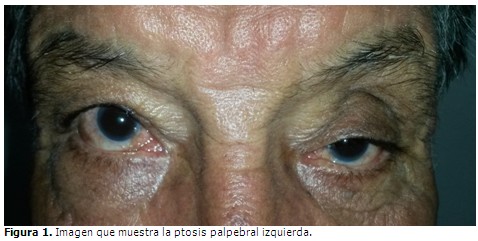
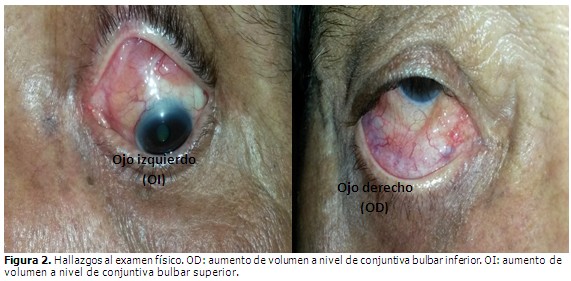
Paciente de 68 años de edad, de color de piel blanca, masculino, saludable previamente, que acudió a consulta de Oftalmología por presentar caída del párpado superior del ojo izquierdo (OI). Durante el examen físico se constató la presencia de ptosis palpebral, (Figura 1), aumento de volumen a nivel de conjuntiva bulbar superior de poca movilidad, tortuosidad vascular y pequeñas microhemorragias. En el ojo derecho (OD) se observó retracción del párpado inferior, aumento de volumen a nivel de conjuntiva bulbar inferior, con poca movilidad, tortuosidad vascular y calcificaciones. (Figura 2). El resto del examen ocular resultó sin alteraciones.
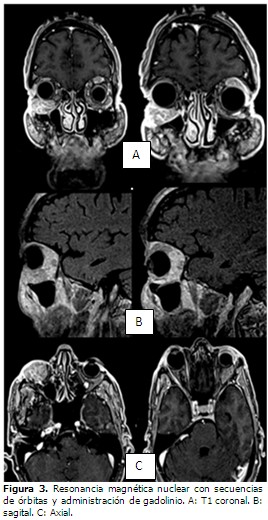
Se le realizó una resonancia magnética nuclear (RMN) con secuencias de órbitas y administración de gadolinio, en la cual se comprobó la existencia de masa heterogénea en el espacio extraconal bilateral, que ganaba en intensidad después de estudio endovenoso. Se observó compromiso de los músculos rectos, inferior en el OD y superior en el OI, sin infiltrar otras estructuras. (Figura 3).
Se tomó muestra de conjuntiva para estudio histológico y se diagnosticó LNH linfocítico de células pequeñas B, CD 20+, CD 79 ++, Ki-67 menos del 10 %, Ciclina D1 negativa, CD 43+, BCL2 +.
Todos los estudios hematológicos realizados fueron normales y entre los de hemoquímica se constató aumento de la enzima deshidrogenasa láctica: 556 UI. Las serologías para virus de la inmunodeficiencia humana, sífilis, hepatitis por virus C y hepatitis por virus B fueron negativas.
En otros estudios imagenológicos se observaron tres ganglios linfáticos con más de dos centímetros en la región inguinal derecha por ecografía y en la tomografía axial computarizada toraco-abdominal no se demostró la presencia de adenopatías.
El paciente fue considerado un estadio IIIAE de Ann Arbor y tratado con seis ciclos de ciclofosfamida, vincristina, doxorrubicina, prednisona (CHOP) más el anticuerpo monoclonal (AcM) anti-CD20 CIMABior® (anteriormente 1B8), al incluirlo en un programa de uso clínico expandido del producto (uso compasivo). Con este tratamiento se logró remisión completa de la enfermedad.
DISCUSIÓN
En dependencia del sitio afectado, los linfomas oculares pueden ser intraoculares o de la órbita y sus anexos. Los intraoculares son poco frecuentes, representan 1 % de los LNH, 1 % de los tumores intracraneales y menos de 1 % de las neoplasias oculares.(6,7) Desde el punto de vista clínico se manifiestan por disminución de la agudeza visual o por uveítis que no resuelve con el tratamiento habitual.
Los linfomas de la órbita y sus anexos (LOA) constituyen más de 50 % de las neoplasias oculares primarias, entre 1 y 2 % de todos los LNH y 8 % de los extranodales.(8,9) Tienen una forma de presentación insidiosa, pueden progresar lentamente por más de un año antes de producir síntomas, que por lo general son secundarios al efecto compresivo del tumor. Los hallazgos clínicos incluyen proptosis no dolorosa con o sin trastornos de la motilidad, visión doble, ptosis palpebral y raramente disminución de la agudeza visual.(10)
Las lesiones pueden ser en un solo ojo o bilaterales. Los linfomas de órbita son más comunes en la parte anterosuperior, se manifiestan como una tumoración de consistencia gomosa, que no afecta las estructuras óseas y que puede interesar la glándula y el saco lagrimal, así como la musculatura extraocular. En la conjuntiva tienen una apariencia característica rosada-salmón.(7,11) Las frecuencias relativas de presentación por estructura anatómica de los LOA son: 37 % en órbita, 29 % en conjuntiva, 20 % en aparato lagrimal y 14 % en párpado.(12) La ocurrencia simultánea de linfoma intraocular y de LOA puede existir pero es rara.(13)
Desde el punto de vista histológico el linfoma extranodal de la zona marginal (linfoma MALT, por sus siglas en inglés: mucosa-associated lymphoid tissue) es el más común (50-80 % de los casos), seguido por el linfoma folicular (10-20 %) y del linfoma difuso de células grandes (8 %). Otras variantes de linfomas indolentes de células B, los linfomas agresivos de células T y el linfoma Hodgkin, infrecuentemente afectan la órbita y sus anexos.(9)
El caso presentado se concluyó como LNH linfocítico de células pequeñas y tenía afectación bilateral. En la serie de Politi y colaboradores, entre 38 casos de linfomas de anexos oculares, hubo uno (2,6 %) con esta variante histológica.(11)
En la patogénesis de estas neoplasias se ha determinado que la activación del receptor de células B, conduce a translocaciones cromosómicas y a mutaciones con cambios en los genes que regulan la supervivencia celular y la apoptosis. Los pacientes con enfermedades autoinmunes (tiroiditis, síndrome de Sjögren) y con afecciones inflamatorias (conjuntivitis crónica) tienen una incidencia mayor de LOA.(14) Se ha señalado relación con la infección por Chlamydia psittaci (Cp), particularmente los pacientes con linfomas de la zona marginal, muestran una alta prevalencia de este patógeno.(15-17)
La Cp es el agente etiológico de la psitacosis, infección humana causada por el contacto con aves, gatos y otros animales domésticos infectados. Es un patógeno intracelular obligado y su ácido desoxirribonucleico (ADN) se ha detectado en 80 % de los casos de linfomas tipo MALT de anexos oculares.(18) Esta asociación varía en diferentes áreas geográficas. En algunas zonas, entre ellas Cuba, se ha reportado baja prevalencia del germen en pacientes con LOA.(19,20) La Cp tiende a causar infecciones persistentes, inhibe la apoptosis de las células y provoca una serie de efectos inmunomoduladores que pueden desempeñar un rol importante en la tumorogénesis.(21,22)
El estudio histológico es esencial para la confirmación diagnóstica y clasificación del linfoma. La vía por la cual se toma la muestra depende de la localización de la lesión, cuando hay enfermedad bilateral con una biopsia es suficiente. En el caso presentado se realizó biopsia de conjuntiva, el estudio histológico con hematoxilina-eosina se completó con inmunohistoquímica, lo que permitió establecer el tipo de LNH.
Más de 75 % de los casos de LOA se presenta como una lesión única (estadio IE) y en menos de 5 % se detectan adenopatías regionales (estadio IIE). La enfermedad extraorbital, fundamentalmente extranodal es reportada en 10-15 % de los casos (estadio IVE), en muy pocas ocasiones en los linfomas conjuntivales.(23)
Las opciones terapéuticas para los LOA incluyen la cirugía, radioterapia (RT), quimioterapia (QT) e inmunoterapia. La observación y la antibioticoterapia solamente se ha reportado en algunos casos, con resultados dudosos.(24)
En un estudio de 689 pacientes con linfomas tipo MALT, los de estadio IE, tratados con RT tuvieron una supervivencia libre de enfermedad (SLE) a los 10 años superior a los del mismo estadio, tratados con QT. Los enfermos con estadios IIIE/IVE que recibieron QT más rituximab, tuvieron mejor SLE que los que recibieron QT solamente (96 vs 63%).(25)
Jeon y colaboradores, demostraron que 92 % de 117 pacientes tratados con RT alcanzaron la respuesta completa (RC), pero tuvieron como complicaciones ojo seco (59 %)y cataratas (22 %).(14) De los 86 enfermos que recibieron QT, 84,9 % alcanzaron RC y 12,8 % respuesta parcial (RP), con poca toxicidad. No hubo diferencias en la supervivencia de los tratados con RT, respecto a los que recibieron QT más rituximab, a pesar que los enfermos de este último grupo tenían estadios más avanzados.(14) Por estos resultados recomiendan la asociación de QT con el AcM.
La monoterapia con rituximab, es altamente efectiva y tolerable como primera opción de tratamiento en los LOA tipo MALT. Además, repuestas sostenidas se alcanzan con este fármaco como mantenimiento.(26,27)
El paciente que presentamos recibió inmunoquimioterapia, con el uso de un AcM anti-CD20 cubano (CIMABior®) y se alcanzó RC. Posteriormente recibió terapia de manteamiento con una dosis cada dos meses y se mantiene en RC en el momento de realizar el reporte (39 meses del diagnóstico). Aunque los resultados de un ensayo clínico fase I/II con este fármaco no han sido publicados,(28) existen reportes de su seguridad y efecto en caso tratados como uso compasivo.(29)
Contribución de autoría:
Dra. Icilany Villares Álvarez, Dr. Julio D. Fernández Águila, participaron en el tratamiento del caso, la búsqueda de información y revisión crítica del trabajo.
Dra. María de los A. García Dueñas, participó en la redacción del trabajo y búsqueda de información.
Est. Alejandro Pérez Capote, participó en la búsqueda de información y en el trabajo con las referencias.
Conflicto de intereses:
No conflicto de intereses
Financiación:
Hospital General Universitario Dr. Gustavo Aldereguía Lima. Cienfuegos.