INTRODUCCIÓN
El estudio de la lámina periférica tiene como objetivo orientar al médico hacia el posible diagnóstico de varios síndromes y enfermedades, así como establecer una evaluación de su gravedad, evolución, potenciales complicaciones y recuperación. Varias de las alteraciones morfológicas de los elementos formes de la sangre son traducción de un conjunto de enfermedades en general, pero otros, en cambio, tienen cierta especificidad como sucede en algunas anemias hemolíticas, las leucemias, en las enfermedades infecciosas virales y bacterianas, pues estas dos últimas presentan determinadas características en la morfología de los leucocitos que constituyen una orientación muy sugestiva de ambos grupos de enfermedades.1,2
La presente revisión se hace con el objetivo de ofrecer una actualización que puede tener utilidad en la docencia, específicamente para residentes en medicina interna y geriatría.
DESARROLLO
I.-VALOR DEL FROTIS DE SANGRE PERIFÉRICA EN MEDICINA Y GERIATRÍA
Debido al uso, cada vez más extendido, de la automatización en hematología, la utilización del frotis periférico ha disminuido en proporción inversa hasta el punto de llegar a obviarse en favor de las «alarmas» o señales que suministran los analizadores para indicar la existencia de posibles anomalías. Estos autoanalizadores electrónicos permiten determinar con un grado de fiabilidad muy elevado todos los parámetros hematológicos de la sangre periférica como el recuento de eritrocitos, leucocitos y plaquetas; la determinación de la hemoglobina, del hematocrito, el volumen corpuscular o globular medio (VGM), la hemoglobina corpuscular media (HCM), la concentración hemoglobínica corpuscular media (CHCM), el índice de distribución eritrocitaria o amplitud de distribución eritrocitaria (ADE), recuento de plaquetas, índices plaquetarios (volumen medio plaquetario, ancho de distribución de las plaquetas, plaquetocrito), recuento de reticulocitos, índices reticulocitarios y hemoglobina reticulocitaria, etcétera.3
El conteo global y fórmula o conteo diferencial de leucocitos se obtiene mediante lectura automatizada que proporciona datos muy exactos, pero la información morfológica en ocasiones es insuficiente, pues en los casos donde aparecen células patológicas, estos equipos la registran pero les nombran como “células atípicas” o alarma, por lo que el ojo humano sigue siendo insustituible en el hallazgo de las alteraciones morfológicas que se puedan presentar en una extensión de la sangre periférica, por lo cual continuará siendo un complemento fundamental para el diagnóstico hematológico y clínico en general.3,4 Actualmente algunos autoanalizadores tienen dispositivos de digitalización de imágenes del frotis sanguíneo.4
En la tercera edad se presentan diversas enfermedades donde el estudio del frotis de sangre periférica es fundamental como orientación diagnóstica.
1.-Indicaciones del estudio de la extensión de sangre periférica.4,5
- Hallazgos clínicos que sugieren anemia, ictericia inexplicada o ambas.
- Signos sugestivos de drepanocitosis (siclemia): dactilitis, esplenomegalia aguda, dolor abdominal, torácico o en miembros inferiores.
- Eventos de estar ante la presencia de trombocitopenia (petequias, equimosis o sangrado espontáneo).
- Frente a infecciones severas inesperadas que hacen sospechar neutropenia.
- Ante la posibilidad de un linfoma u otro trastorno linfoproliferativo (linfoadenopatías, lesiones de la piel, esplenomegalia, aumento de tamaño del timo u otros órganos linfoides, lesiones de la piel con signos de infiltración, dolor óseo, síntomas sistémicos como el síndrome febril prolongado, sudoración, prurito y pérdida de peso).
- Sospecha de coagulación intravascular diseminada (CID).
- Hemorragias, exudados o signos de viscosidad o atrofia óptica en el fondo de ojo.
- La posibilidad de enfermedad bacteriana, viral o parasitaria puede ser sugerida por un frotis de sangre periférica en un elevado por ciento de los casos.
- Signos y síntomas que hagan sospechar la presencia de cáncer no hematopoyético (pérdida de peso, malestar, dolores óseos, etcétera).
- Paciente con hepatoesplenomegalia.
- Cualquier cuadro clínico que revele sospecha de enfermedad como malestar general, fiebre de origen inexplicable sugestiva de enfermedad inflamatoria o neoplásica.
El frotis de sangre periférica tiene también la ventaja de que puede guardarse y ser examinado tantas veces como sea necesario. Además, puede ser digitalizado y almacenado en formato electrónico para fines diagnósticos y educacionales, con la ventaja de que no requiere espacio.4
II.-ALTERACIONES MORFOLÓGICAS Y SEMICUANTITATIVAS DE LOS ELEMENTOS FORMES DE LA SANGRE (ERITROCITOS, LEUCOCITOS Y PLAQUETAS) EN EL ESTUDIO DE LA LÁMINA PERIFÉRICA2,4,5
Normalmente los eritrocitos tienen forma y color similares y una anisocitosis fisiológica (diferentes tamaños, pues su diámetro oscila entre 6 y 8 micras).Las variaciones morfológicas de los hematíes pueden ser de tamaño, de forma, de coloración, así como modificaciones generales, inclusiones intraeritrocitarias y parásitos como el plasmodio y la babesia; en cuanto a los leucocitos, en situaciones patológicas pueden observarse cambios semicuantitativos: como leucopenia o leucocitosis, aumento o disminución de alguna de las células que conforman el conteo diferencial, variaciones en la morfología de estas, que pueden ser (nucleares, citoplasmáticas y de tamaño) y presencia de células atípicas; en las plaquetas podemos encontrar alteraciones semicuantitativas (trombocitopenia o trombocitosis), morfológicas (anisocitosis plaquetaria, plaquetas fragmentadas, etcétera) y en la forma de agregarse. Para determinar con mejor precisión los cambios en la morfología de las células de la sangre, la tinción debe realizarse con los colorantes Leishmann, May-Grunwald Giemsa o Wright.4En nuestro medio usamos el MayGrunwald-Giemsa.
Una lámina periférica se considera normal cuando:4
a) Existe morfología normal de las células sanguíneas.
b) Conteo semicuantitativo y fórmula leucocitaria normales.
c) Cifras de plaquetas adecuadas y bien agregadas.
Términos generales más empleados en las alteraciones morfológicas de los eritrocitos:3
- Anisocitosis: significa hematíes de diferentes tamaños.
- Poiquilocitosis: eritrocitos de diferentes formas.
- Anisopoiquilocitosis: hematíes de diferentes formas y tamaños.
- Anisocromía: consiste en eritrocitos de diferentes colores.
- Fenómeno de Roleaux: hematíes en pilas de moneda.
- Eritroblastos: eritrocitos nucleados (hematíes inmaduros).
El hematíe de tamaño, forma y color normal se le llama normocítico normocrómico.1,3
2.-SÍNDROME ANÉMICO. ANEMIAS NORMOCÍTICAS NORMOCRÓMICAS.6,7
Existen muchas enfermedades que cursan con anemia, pero en algunas de ellas en sus inicios los hematíes conservan su morfología normal, sin embargo en etapas avanzadas de estas afecciones aparecen varios cambios en su configuración producidos por diferentes causas. Estas anemias se presentan con frecuencia en el adulto mayor.
Causas de anemias normocíticas normocrómicas:6,7
- Aplasia eritrocitaria pura adquirida (en ocasiones puede presentar macrocitosis).
- Al inicio de la anemia de las enfermedades crónicas, pues en las fases avanzadas de estas, aparece anisocitosis, anisocromía (diferentes colores) e hipocromía.
- Insuficiencia renal crónica: normocromía y normocitosis en el período inicial, pero cuando avanza la enfermedad, se incorporan varios factores que incrementan la anemia y se presentan diversos cambios morfológicos.
- En las primeras etapas de la anemia ferropénica.
- Al principio de la anemia mieloptísicas por infiltración o metástasis medular.
- En el comienzo de las anemias poshemorrágicas.
- Al inicio de la anemia de la hepatopatía alcohólica.
- Anemia de algunas enfermedades endocrinas (enfermedad de Addison, a veces en el hipotiroidismo,aunque estas pueden presentar macrocitosis).
- En varias enfermedades agudas de origen bacteriano se produce anemia, pero esta es normocítica normocrómica, excepto en ciertas complicaciones como la hemólisis secundaria a una sepsis o la CID por shock séptico.
El término normocítica normocrómica se basa en dos aspectos:8
a. Por las constantes corpusculares realizadas por medio de analizadores electrónicos donde el VGM aparece en sus valores normales 84 a 97 fento litro (fl.), la HCM de 27 a 31pico gramo (pg.) ó 29±2 pg., la CHCM de 320 a 360 g/l ó 340±20 g/l, y la ADE 13±2%.
b. A través de la observación de la extensión de sangre periférica donde aparecen los eritrocitos de forma, color y tamaño normales. Existen anemias que por las constantes corpusculares son normocíticas normocrómicas pero en el frotis periférico presentan alteraciones de la forma, color y tamaño de los eritrocitos como ocurre en la hemoglobinopatía SS, la eliptocitosis hereditaria, etcétera.6,8
Anemia ferropénica
La deficiencia de hierro es uno de los trastornos más prevalente de los humanos.6-9
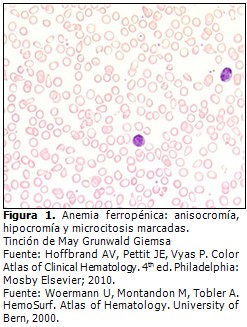
El resultado de la lámina periférica está en dependencia de la causa de la anemia, su estadio y la intensidad de esta. (Figura 1).
- Anemia ferropénica por deficiencia en la ingestión de alimentos proveedores de hierro al organismo o trastornos en la absorción de este.3,6,7,9
- Eritrocitos: En sus comienzos esta anemia es normocítica y normocrómica, pero a medida que esta avanza, el frotis periférico revela hipocromía y microcitosis. Algunos eritrocitos de tamaño uniforme pero predominando la microcitosis. Marcada anisopoiquilocitosis: eliptocitos, ovalocitos y eritrocitos en lágrima.
Aparecen hematíes normocrómicos e hipocrómicos. La hipocromía se informa de una + a ++++según la intensidad de esta (una + significa que el 25 % de los hematíes sonhipocrómicos, ++ el 50 %, +++ el 75 % y ++++ que el 100 % de estas células presentan hipocromía).10 Se observan anulocitos (eritrocitos muy hipocoloreados), eritrocitos en diana (dianocitos)de uno a dos por ciento del total de los glóbulos rojos a diferencia de otras anemias hipocrómicas como las hemoglobinopatías C, D, E, H y el síndrome talasémico donde se presenta un por ciento elevado estos eritrocitos.1,3,9
2.-La anemia ferropénica es microcítica hipocrómica (VGM, HCM y CHCM disminuidos).
- Leucocitos: discreta leucopenia con algunos pleocariocitos (neutrófilos con cinco o más lóbulos nucleares), pero de menor tamaño y más redondeados que los que se observan en la anemia megaloblástica, además, aparece neutropenia y linfocitosis.
- Plaquetas: puede haber discreta a moderada trombocitosis.
Anemia poshemorrágica aguda
Consiste en la pérdida de sangre que ocurre en corto lapso de tiempo y en cantidad suficiente para causar anemia.7,11 El primer cambio hematológico es una transitoria caída del conteo de plaquetas, el cual puede aumentar a niveles elevados dentro de una hora. Después se desarrolla una moderada leucocitosis neutrofílica con una desviación a la izquierda; un conteo máximo de leucocitos de 10 a 35x109/l puede ocurrir en dos a cinco horas. La hemoglobina y el hematocrito no descienden inmediatamente, la caída de ambos no puede revelar la cuantía de la pérdida de sangre hasta dosotres días después de la hemorragia.
La anemia que se produce al inicio es normocrómica y normocítica o una mínima anisocitosis y poiquilocitosis. El incremento de la secreción de eritropoyetina (EPO) estimula la proliferación eritroide en la médula y los reticulocitos comienzan a aumentar en la circulación en tres a cinco días, alcanzando un máximo por diez días o más, durante esta fase aparece una macrocitosis transitoria con policromatofilia y pueden aparecer normoblastos en la sangre periférica. Los leucocitos tardan alrededor de dos a cuatrodías posterior a la pérdida de sangre para retornar a su cifra normal y alrededor de dos semanas para desaparecer los cambios morfológicos de la sangre periférica.7,11
Anemia ferropénica por pérdida crónica de sangre (sangrado crónico, parasitismo, etcétera).7,11
La intensidad de esta anemia depende del tiempo y la cuantía de la pérdida de sangre, en los casos en que es producida por parásitos también guarda relación con la carga parasitaria, el tiempo de su padecimiento y del tipo de parasito. Esta anemia se observa con frecuencia en el anciano por sangrado digestivo.
Estudio de la lámina periférica por pérdida crónica de sangre
- Eritrocitos: además de la hipocromía aparecen algunos macrocitos redondos y policromatófilos por la reticulocitosis(respuesta medular);es una anemia regenerativa.11
- Leucocitos: pueden estar normales en cifras o estar aumentados como sucede en el parasitismo intenso donde se halla eosinofilia con eosinófilos degranulados y seudo-Pelger debido a la acción de estas células en su lucha contra los agresores.12
- Plaquetas: existe de discreta a moderada trombocitosis.
NOTA: Un frotis periférico con hipocromía marcada no siempre significa una anemia ferropénica, pues esta puede presentarse por otras causas como:1,9-11 la intoxicación por plomo, las hemoglobinopatías C, D,E o H, el síndrome talasémico, ausencia o disminución de transferrina (atransferrinemia o hipotransferrinemia) que causa severa hipocromía, anemia sideroacréstica, anemia por bloqueo o atesoramiento del hierro en los tejidos, hemosiderosis pulmonar idiopática, las enfermedades crónicas de largo tiempo de duración, etcétera. Algunas de las enfermedades señaladas anteriormente se acompañan de otras alteraciones eritrocitarias junto con la hipocromía.
3.-ANEMIA MEGALOBLÁSTICA
Esta anemia se produce por deficiencia de la vitamina B-12 y el ácido fólico (factores de la maduración), es secundaria a numerosas causas y se presenta con frecuencia en el anciano.
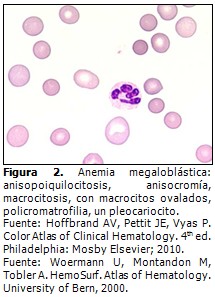
Lámina periférica en la anemia megaloblástica1,3,6,7,11 (Figura 2).
- Eritrocitos: los cambios dependen de la causa, pero generalmente puede hallarse:
Anisopoiquilocitosis y anisocromía: algunos eritrocitos normocíticos normocrómicos, macrocitos ovalados (macro ovalocitos), varios de ellos policromatófilos; se observan megalocitos usualmente ovalados y policromatófilos. Los macrocitos preceden a la anemia durante meses e inclusive hasta años (son un indicador de diseritropoyesis); también aparecen eritrocitos en lágrima (dacriocitos), eliptocitos, ovalocitos y algunos fragmentocitos (esquistocitos o eritrocitos fragmentados), corpúsculos de Howell Jolly, anillos de Cabot y punteado basófilo. Pueden observarse eritrocitos nucleados.11
- Leucocitos: leucopenia variable y con pleocariocitosis, a menudo de gran tamaño y de morfología ovalada y se le denominan macropolicitos,11 los eosinófilos también aparecen aumentados de tamaño y ovalados. Puede verse algún juvenil o mielocito en periferia, neutrófilos seudo Pelger, deformidad de los mellizos (dos núcleos en una misma célula). El pleocariocito es uno de los primeros signos de la deficiencia de vitamina B-12 y ácido fólico y más de un cinco % sugieren esta anemia y es uno de los últimos cambios morfológicos en desaparecer después de un tratamiento eficaz.
- Plaquetas: adecuadas en algunas ocasiones o trombocitopenia de distinto grado; anisocitosis plaquetaria (de tamaño normal, microplaquetas y macroplaquetas), estas células presentan forma irregular y a menudo son gigantes.
4.-ANEMIA CARENCIAL O MIXTA
Esta anemia se origina por diferentes causas como el déficit de ingestión de alimentos esenciales para el organismo, trastornos en la absorción de estos y otras causas. Se produce una carencia de hierro combinado con los de ácido fólico y vitamina B12.11,13
Lámina periférica en la anemia carencial o mixta 11,13
- Eritrocitos: presenta los detalles morfológicos periféricos de las anemias ferropénica y megaloblástica, dimorfismo (hematíes de tamaño y color normal junto a microcitos hipocrómicos y macrocitos) o sea doble población celular y macrocitos hipocrómicos.
- Leucocitos: leucopenia con neutropenia, pleocariocitos y linfocitosis relativa.
- Plaquetas: puede aparecer trombocitopenia discreta con macroplaquetas.
5.-ANEMIA APLÁSTICA (APLASIA MEDULAR)
La anemia aplástica es un trastorno hematológico caracterizado por una pancitopenia periférica, secundaria a una alteración en la producción de eritrocitos, leucocitos y las plaquetas con una hipoplasia o aplasia severa de la médula ósea, en ausencia de enfermedad que desplace, infiltre o suprima la actividad hematopoyética medular.6,7,11
Se clasifica en:
a) Congénita.
b) Adquiridas.
i. Idiopática (es rara en los ancianos).
ii. Secundarias (por radiaciones, por medicamentos- que es la más frecuente-, etcétera).
Los cambios morfológicos están en dependencia del origen de esta enfermedad, por lo general la extensión periférica presenta pocos cambios de la morfología celular, pero la pancitopenia presente es un motivo para realizar una punción medular con biopsia.
Lámina periférica en la aplasia medular
- Eritrocitos: normocromía, normocitosis, sin embargo en ocasiones puede haber ligera anisocitosis por algunos macrocitos7,11 según la causa de la aplasia medular. Poiquilocitosis discreta constituida por escasos eritrocitos en lágrima y burr cells.3
- Leucocitos: leucopenia y neutropenia por lo general severas, puede observarse el patrón séptico por alguna complicación infecciosa bacteriana (esta es muy frecuente).
- Plaquetas: trombocitopenia de marcada a muy severa.
Aplasia medular idiopática11
Este término se emplea cuando no aparece la causa como exposición a radiaciones, tóxicos, medicamentos, productos tóxicos, infiltración medular, etcétera. Los síntomas y signos no difieren, pero el comienzo comúnmente es más insidioso que en la aplasia por tóxicos o hipersensibilidad.
Frotis de sangre periférica en la aplasia medular idiopática.11
- Los eritrocitos generalmenteson de tamaños normales o aumentados con un gradovariable de anisocitosis(particularmente macrocitos) y discreta poiquilocitosis.
- Leucocitos: se observa leucopenia con marcada disminución de los granulocitos y una relativa linfocitosis. En casos de severa leucopenia, hay absoluta linfocitopenia. El patrón séptico frecuentemente acompaña a esta enfermedad.
- Trombocitopenia severa que causa sangrado en un 40% de los pacientes.
Nota: Existen otras causas de pancitopenia como la leucemia aleucémica, anemia megaloblástica severa, hiperesplenismo primario o secundario, mielodisplasias, crisisaplástica de las anemias hemolíticas, lupus eritematoso sistémico (LES), infecciones bacterianas muy severas, tricoleucemia, hemoglobinuria paroxística nocturna (HPN), VIH/SIDA, alcoholismo crónico, infiltración medular, etcétera.6,7,11
6.-SÍNDROME HEMOLÍTICO
En este síndrome los resultados de la lámina periférica varían según la etiología de la hemólisis, ya que existen alteraciones morfológicas de los hematíes que son bastante sugestivas de determinada anemia hemolítica como ocurre en los pacientes con una eliptocitosis u ovalocitosis hereditaria, la siclemia, la microesferocitosis hereditaria, etcétera, pero existe un patrón frecuente en este tipo de anemia.6,11
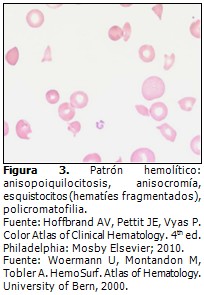
Patrón periférico de las anemias hemolíticas1,3,5,7,11 (Figura 3).
- Eritrocitos: anisopoiquilocitosis de moderada a marcada. Hematíes normocíticos y macrocíticos, estos últimos son producidos por eritropoyesis reaccional que ocurre en los cuadros hemolíticos (reticulocitosis).
Eritrocitos en lágrima, ovalocitos, eliptocitos, en ocasiones aparecen microesferocitos principalmente en las anemias hemolíticas adquiridas (tóxicas, inmunes, etcétera)8 y fragmentocitos, estos son más numerosos en las anemias hemolíticas adquiridas de causa mecánica; policromatofilia, punteado basófilo, anillos de Cabot, corpúsculos de Howell Jolly y dianocitos (muy habituales en las anemias hemolíticas hereditarias).1,3 Hematíes nucleados, son más frecuentes en las hemólisis adquiridas.
- Leucocitos: leucocitosis de discreta a marcada con neutrofilia y algunos neutrófilos seudo-Pelger (hipo o no segmentados), pleocariocitos en las crónicas, puede haber desviación a la izquierda en las anemias hemolíticas adquiridas.
- Plaquetas: adecuadas en cifras (normales), trombocitopenia o discreta trombocitosis según el origen de la hemólisis.
Nota: Ante la sospecha de una anemia hemolítica es vital la indicación del estudio de la lámina periférica ya que esta brinda un valioso aporte por las alteraciones morfológicas de los eritrocitos que aparecen en determinadas anemias hemolíticas congénitas y adquiridas; en el adulto mayor este complementario cobra más valor aun, pues las primeras habitualmente no se observan en la tercera edad o en muy raras ocasiones, sin embargo las adquiridas sí pueden presentarse en esta etapa de la vida.
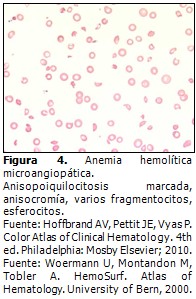
Anemia hemolítica microangiopática (AHMA) (Figura 4).
También llamada anemia hemolítica esquistocítica y pertenece al grupo de anemias hemolíticas tromboangiopáticas, puede presentarse durante el transcurso de diferentes enfermedades en las cuales se produce un daño vascular periférico o microtrombosis.6,7,11
Sangre periférica en la anemia hemolítica microangiopática
Los resultados alcanzados en el estudio de la lámina periférica guardan relación con la enfermedad de origen y su gravedad, pero a la vez presenta un patrón periférico bastante característico.6,7,11
- Eritrocitos: anisopoiquilocitosis marcada. Eritrocitos microcíticos, normocíticos y macrocíticos; hematíes muy distorsionados, fragmentados, irregulares, triangulares, en forma de yelmo o casco romano, eritrocitos en fresa (burr cells o equinocitos), hematíes en tarro (taurocitos o queratocitos). Numerosos microesferocitos por ser esta afección una anemia hemolítica adquirida. Policromatofilia acentuada, cuerpos de Howell Jolly, dianocitos, punteado basófilo, anillos de Cabot y se observan varios hematíes nucleados.
- Leucocitos: los resultados están en dependencia de la causa, aunque generalmente aparece leucocitosis con neutrofilia y marcada desviación a la izquierda que puede llegar a una reacción leucemoide (RL) o una leucoeritroblastosis (células inmaduras de las series eritropoyética y granulopoyética en sangre periférica).11
- Plaquetas: trombocitopenia marcada y plaquetas fragmentadas. También existe la llamada anemia hemolítica macroangiopática producida por lesiones en los grandes vasos, prótesis valvulares, etcétera; el cuadro periférico es similar al de anemia hemolítica microangiopática.7,11
Púrpura trombocitopénica trombótica (Enfermedad de Moschowitz)
Se presenta una hemólisis extracorpuscular (extrínseca) tipo microangiopática. Esta enfermedad es una vasculitis generalizada que afecta el endotelio de arteriolas y capilares de muchos órganos, en particular el cerebro, corazón, pulmones, páncreas y riñones.7,11,14
Alteraciones de la lámina periférica en la PTT.7,11,14
- Eritrocitos: presenta el cuadro periférico de una anemia hemolítica microangiopática con el patrón hemolítico y varios eritroblastos en diferentes estadios de maduración.
- Leucocitos: leucocitosis con importante desviación a la izquierda y neutrófilos seudo Pelger, produciéndose una franca leucoeritroblastosis.
- Plaquetas: trombocitopenia muy marcada con fragmentos de plaquetas.
Anemia hemolítica autoinmune adquirida (autoinmunitaria)
Es una anemia hemolítica adquirida que ocurre cuando se crean anticuerpos contra los propios eritrocitos del paciente o por la formación de otros anticuerpos por diversas causas.7,11,15
Las alteraciones del frotis de sangre periférica varían según la causa y la gravedad de la enfermedad.
Lámina periférica en la anemia hemolítica autoinmune7,8,11,15
- Eritrocitos: anisopoiquilocitosis discreta a moderada: macrocitos, normocitos y numerosos microesferocitos (menos de25%). Muy escasos esquistocitos; microcitos normocoloreados alternando con macrocitos policromatófilos, punteado basófilo fino, esferoestomatocitos, corpúsculos de Howell Jollyy anillos de Cabot. Autoaglutinación de los hematíes, alteración muy frecuente en estos casos.2,11 Si el cuadro hemolítico es muy intenso aparecen eritroblastos.
- Leucocitos: se observan cifras variables según la causa de la AHAI y numerosos monocitos con eritrocitos en su interior, este fenómeno se nombra eritrofagocitosis.16
- Plaquetas: varían en relación con la enfermedad de base.
Si en un paciente durante el curso de una AHAI se relaciona con un PTI (púrpura trombocitopénica inmunológica) a esta combinación se le denomina síndrome de Evans y se caracteriza por trombocitopenia, anemia, neutropenia y leucopenia (pancitopenia) lo cual agravaría el cuadro clínico del paciente.11,17
7.-ANEMIA DE LAS ENFERMEDADES O INFLAMACIONES CRÓNICAS (AEC)
La anemia causada por enfermedades crónicas se desarrolla progresivamente y seproduce por varios mecanismos, generalmente multifactorial.18-20
La AEC ocurre en alrededor de un 50% de los pacientes hospitalizados tal como se ha demostrado por estudios realizados; la frecuencia es mayor en los ancianos; también se ha observado con reiteración en pacientes con trauma agudo y en enfermos en las unidades de cuidados críticos, fisiopatológicamente es idéntica a la AEC.11,18
Resultados del frotis de sangre periférica en la anemia de las enfermedades crónicas (AEC).11,18-20
- Eritrocitos: en los etapas preliminares de la enfermedad aparece normocromía y normocitosis, pero a medida que esta enfermedad avanza encontramos: anisocitosis, anisocromía con hipocromía, microcitosis y el fenómeno de Roleaux;3 pueden surgir otros cambios morfológicos de los hematíes propios de la enfermedad de base. La hipocromía, anisocitosis y poiquilocitosis en la AEC no son tan acentuadas como en la anemia ferropénica.11,18-20
- Leucocitos: varían según la etiología de esta, como la eosinofilia en las colagenosis, monocitosis en la lepra, la tuberculosis, etcétera; pleocariocitos de tamaño normal (desviación a la derecha); en los monocitos y neutrófilos se observa eritrofagocitosis.
- Plaquetas: pueden estar adecuadas en cifras, aunque en ocasiones hay tendencia a la desagregación plaquetaria y trombocitopenia en dependencia de la causa.
Nota: la anemia de las enfermedades crónicas constituye la segunda causa de anemia después de la ferropénica,11,18,20 es hiporregenerativa o central. La hipocromía precede a lamicrocitosis y puede hallarse aunque el hematocrito esté normal.11
ANEMIA EN EL ANCIANO
Entre los síndromes geriátricos está la anemia, la cual es muy frecuente en estos pacientes.21,22 Se produce por diferentes factores como mala absorción por disminución de la acidez gástrica y presencia de gastritis atrófica, se ha reportado alta frecuencia de hipoclorhidria en un 25 a 50% de personas mayores de 65 años.11,22 El déficit de cobalamina aumenta con la edad, del 5 al 15 % de los adultos mayores de 65 años y alrededor del 20% de los mayores de 85 años a nivel mundial presentan déficit de vitamina B12 (anemia megaloblástica).11,21,22 La anemia ferropénica y la anemia de las enfermedades inflamatorias agudas y crónicas son muy frecuentes en esta etapa de la vida. Generalmente existen varias causas de anemia en el anciano.21,22
Alteraciones del frotis de sangre periférica que pueden aparecer en el anciano. Anemia y otras causas.
- Eritrocitos: normocromía y normocitosis, debido a hipocelularidad medular por el aumento de la grasa o fibrosis en la médula ósea propias de esta edad, en otras ocasiones hay macrocitosis causada por el déficit de los factores de la maduración y por consiguiente trastornos en la absorción del ácido fólico y la vitamina B12 como se señaló anteriormente.21,22
También en el anciano puede producirse el denominado síndrome neuroanémico (manifestaciones neurológicas en el curso de anemia por déficit de cobalamina).11,23
Puede verse hipocromía por pérdidas crónicas de sangre o por disminución de la absorción del hierro, las enfermedades crónicas en etapas avanzadas las cuales son muy frecuentes en la tercera edad, también algunas enfermedades agudas pueden tener un efecto similar,18 el uso de determinados medicamentos para el tratamiento de las patologías crónicas que pueda padecer el adulto mayor, además, hay otras enfermedades que son capaces de causar anemia hipocrómicas en la tercera edad como las anemias refractarias, sideroacréstica, sideroblástica, etcétera.22-24
En un estudio realizado de la anemia del anciano se describe que el 12% se relaciona con insuficiencia renal, el 20% a enfermedades crónicas, el 34% de todas las anemias se asocian con deficiencia de hierro, folato y vitamina B12 y el 34 % restante a otras causas, algunas de ellas deconocidas.22 Otro estudio describe que los ancianos pueden presentar cualquier tipo de anemia. Las más habituales son: anemia ferropénica y ferropenia sin anemia (26%); anemia de trastorno crónico con/sin ferropenia asociada (21 y 13%), anemia de la insuficiencia renal, anemia megaloblástica (14%), anemia por déficit de hierro y vitamina B12(8%), anemia relacionada con hemopatías: síndromes mielodisplásicos (4%), cuadros de insuficiencia medular, gammapatías, etc., anemia del anciano (9%).25
- Leucocitos: leucopenia frecuente secundaria a hipoplasia medulary disminución de la absorción de la vitamina B12 y el ácido fólico.21,26
En el conteo diferencial aparece linfocitopenia, se produce una disminución de los linfocitos T y B y aumento de linfocitos no T no B (Nulo),26,27 lo que hace al anciano más delicado y menos protegido frente a las infecciones; la caída del conteo absoluto de linfocitos por debajo de0,5x109/l significa que el paciente está muy sensible a una infección, principalmente viral o micótica y el curso puede ser fatal; es preciso instituir las medidas para proteger al adulto mayor de las infecciones. En ancianos infectados y con un conteo absoluto de linfocitos por encima de1,5x109/l se recuperan mejor y más rápido.27 Valor normal de linfocitos: 1,5 a 4,5x109/L.4 La cuantía de la linfocitopenia puede ser utilizada como predictor de la evolución o como pronóstico.
Las alteraciones del sistema inmune del adulto mayor expresan cambios que pueden favorecer al incremento de la incidencia de enfermedades autoinmunes y cáncer en este grupo etario.26,27 Al deterioro de la respuesta inmune con el aumento de la edad se le ha designado inmunosenescencia.26,28
Evidencias basadas en estudios realizados y que son predictivas de infección el anciano.26
- Conteo global de leucocitos por encima de 14,0x109xl (>14,000xmm3).
- Más de 0,90 f/n (90%) de neutrófilos en el conteo diferencial.
- Más de 0,06 Stabs en el conteo diferencial (>6%).
- Plaquetas: puede haber discreta trombocitopenia provocada por diferentes causas. En el anciano puede existir la trombocitopenia inmune primaria, la cual alberga un mayor riesgo de complicaciones, su diagnóstico debe ser por exclusión.29
Posibles orígenes o contribuyentes a la anemia de procedencia desconocida en el adulto mayor 21,22,24
• Casos de mielodisplasia incipiente.
• Filtrado glomerular menor de 60 ml/minuto.
• Hipogonadismo en adultos mayores de ambos sexos.
• Deprivación de andrógenos.
• Nutrición deficiente.
• Deficiencia relativa de eritropoyetina.
ANEMIA DE LA HEPATOPATÍA ALCOHÓLICA
Resultados de la extensión de sangre periférica en la cirrosis hepática por etilismo crónico18,30
- Hematíes: anisopoiquilocitosis moderada. Escasos hematíes normocíticos, macrocitos redondos y ovalados, megalocitos, ovalocitos, hematíes en lágrima y acantocitos.11,18 En la hepatopatía por alcoholismo agudo aparece un acantocito específico nombrado spur cell o célula en espuela,6,11,18 formando la llamada anemia hemolítica de células en espuela o espolones,18 se observan también burr cells (equinocitos) y taurocitos.
- Eritrocitos normocrómicos, policromatofílicos, numerosos dianocitos,1,2,11 macrocitos dianocíticos,18 estomatocitos,11,18 macrocitos estomatociticos,18 en los pacientes con alcoholismo crónico se produce una estomatocitosis adquirida.
- Leucocitos: leucopenia con pleocariocitos y neutrófilos con núcleo en anillo.
- Plaquetas: trombocitopenia discreta por trombopoyesis ineficaz,18 con anisocitosis plaquetaria (microplaquetas, macroplaquetas y de tamaño normal).
En el alcoholismo crónico se produce una anemia megaloblástica por déficit de ácido fólico.11,18,30
En la hepatopatía alcohólica se origina el llamado síndrome de Zieve donde se provoca hemolisis transitoria y una metamorfosis grasa del hígado con hipoglucemia, marcada estomatocitosis y acantocitosis, neutropenia y trombocitopenia.18,31
Nota: Por lo tanto, ante el cuadro clínico y de laboratorio referido anteriormente en un paciente etílico crónico debe pensarse en este síndrome.
Todas las alteraciones mencionadas anteriormente son más acentuadas en el anciano con etilismo crónico.
ANEMIA DE LA INSUFICIENCIA RENAL CRÓNICA (IRC).
En pacientes con IRC es común hallar una anemia normocítica normocrómica. La correlación entre la severidad de la anemia y el grado de elevación del nitrógeno ureico en sangre (NUS) es positivo pero no estrictamente lineal.11,18,32
Lámina periférica en la fase avanzada de la IRC11,18,32
- Eritrocitos: normocromía, normocitosis en sus etapas iniciales, a medida que avanza la enfermedad podemos hallar: microcitos, normocitos y a veces macrocitos, este último generalmente en los casos de diálisis producidos por el déficit de ácido fólico que se produce en esta. Hematíes en lágrima, burr cells (si en la lámina periférica de un paciente con IRC se observan numerosos de estos hematíes sugiere un mal pronóstico para el enfermo), aparecen taurocitos, crenocitos, acantocitos y fragmentocitos, estos últimos cuando la IRC cursa con hipertensión maligna que puede producir una AHMA.
- Leucocitos: leucopenia con neutropenia en correspondencia con la etapa de esta enfermedad, además, pueden aparecer pleocariocitos.
- Plaquetas: pueden estar normales o trombocitopenia según la fase de la IRC.
Nota: Cuando en una lámina periférica aparezcan varios burr cells junto a crenocitos y taurocitos siempre sugerimos que debe estudiarse la función renal.
ENFERMEDADES INFECCIOSAS BACTERIANAS
Muchos factores específicos del huésped influyen en la posibilidad de adquirir una enfermedad infecciosa, entre ellos figuran la edad (sobre todo extremas), historia de inmunización, enfermedades previas asociadas, nivel de nutrición, embarazo y factores endocrinos, ambientales o terapéuticos.
Las alteraciones del sistema inmune del anciano también contribuyen a que en esta etapa de la vida las enfermedades infecciosas bacterianas sean muy frecuentes y más graves que en los pacientes de menos edad, lo que realza el valor del estudio de la lámina periférica ante un cuadro clínico sugestivo de infección en un paciente de la tercera edad.
Factores que intervienen en el cuadro periférico del paciente con enfermedades infecciosas bacterianas severas33-35
- Edad del paciente: Ante una enfermedad bacteriana los niños responden con una leucocitosis
neutrofílica mayor que los adultos; sin embargo el anciano reacciona frente a una agresión bacteriana con menor intensidad que el niño y el adulto de edad media.
- Estado de inmunidad del paciente: los enfermos inmunodeprimidos frecuentemente tienen una pobre respuesta leucocitaria contra una afección bacteriana severa.
- Pacientes debilitados: personas de cualquier edad que se hallen debilitados pueden presentar una neutrofilia insignificante frente a una enfermedad de causa bacteriana.
- Tratamiento con esteroides: la neutrofilia esperada ante una sepsis no ocurre a causa de la disminución de la resistencia tisular.
- Pacientes con el efecto de quimioterapia mielosupresiva.
- Las bacterias, en particular los cocos producen una respuesta neutrofílica cuando invaden los tejidos corporales, mientras que otras, como los bacilos de la tuberculosis y de la fiebre tifoidea no suelen ejercer tal efecto.
- La localización del proceso: una infección bacteriana generalizada en muchas ocasiones no causa neutrofilia marcada, sin embargo a veces una infección más localizada tiende a activar la formación de neutrófilos.
- La virulencia del microorganismo invasor, la reacción del paciente y la resistencia general de este, también determinan la magnitud del aumento de los neutrófilos.
Variaciones de los leucocitos en las enfermedades bacterianas
Los leucocitos neutrófilos son los elementos formes de la sangre periférica que más se afectan en este tipo de enfermedad, dicha alteración puede ser en el conteo global y diferencial así como en la morfología de estas células, el grado de variación en muchas ocasiones está en relación con la intensidad de la enfermedad bacteriana. Se describe un patrón general en las infecciones bacterianas: patrón séptico.4,35-37
- Leucocitosis con neutrofilia (neutrofilia simple).
- Leucocitosis con neutrofilia creciente, significa buena defensa antiinfecciosa.
- Neutrofilia con desviación a la izquierda. Aumento de los stabs (más de 0,05 o 5 % en el conteo diferencial) o la presencia de células inmaduras de la serie neutrofílica (meta mielocito, mielocito y promielocito). Si las formas inmaduras superan a los stabs y ambas en conjunto a los neutrófilos, la infección es muy grave.
- Leucocitosis neutrófila decreciente: si se acentúa cada vez más la desviación a la izquierda con leucopenia progresiva, significa un mal pronóstico para el paciente.37 Esto puede verse con frecuencia en la sepsis por bacterias Gram negativas, aunque puede observarse también en la sepsis por Gram positivo.6 En ocasiones tiene más valor diagnóstico que pronóstico. Es típica de la fiebre tifoidea (FT), además, se observa en la endocarditis séptica y en otras infecciones leucopénicas (brucelosis, kala-azar, papataci, etcétera.);4 en la sepsis severa la leucopenia adquiere valor pronóstico.
- Neutrofilia sin leucocitosis aparente, es decir, con cifras prácticamente adecuadas de leucocitos o con leucocitosis insignificante, como ocurre en los primeros estadios de una infección aguda, pero rápidamente aumentarán los leucocitos; en las infecciones subagudas y crónicas, infecciones neurotropas como el tétanos y las complicaciones sépticas de la tuberculosis pulmonar (infección secundaria a cavidades).
- Granulaciones tóxicas en las distintas células de la serie neutrófila.
- Neutrófilos seudo Pelger (el núcleo sin lobulaciones o bilobulados).
- Cuerpos de Döhle: inclusión citoplasmática de color azul oscuro en los neutrófilos.
- Aumento de la basofilia citoplasmática de las células de la serie neutrófila.
- Vacuolas intracitoplasmáticas en la línea neutrófila.
- Picnosis celular o células picnóticaso pérdida de los puentes internucleares.
- Pueden aparecer células de irritación de Turk.38 Estas se hallan en enfermedades bacterianas graves que cursan con abundantes leucocitosis (neumonía, peritonitis, etcétera);también en procesos virales, donde son más frecuentes; pacientes con irritación medular como el paludismo, inflamaciones crónicas como en la sífilis, la TB y en enfermedades caquectizantes (tumores malignos).
- Monocitos vacuolados (espumosos). Vacuolas en el citoplasma de los monocitos que le dan un aspecto espumoso. También aparecen en enfermedades de origen viral especialmente en la infección por el VIH/SIDA, en el cual las vacuolas son muy pronunciadas.35
Nota: Algunas de estas alteraciones pueden observarse en otras enfermedades de etiología no bacteriana como el síndrome mielodisplásico (SMD), el inicio de algunas enfermedades virales, anemias hemolíticas tóxicas, etcétera.
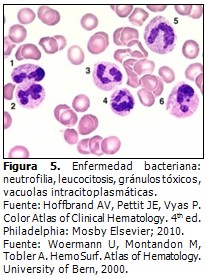
Estudio de la lámina periférica en las enfermedades bacterianas severas (Figura 5).
- Eritrocitos: a pesar de que siempre se produce anemia en estos casos, los eritrocitospor lo general conservan su morfología normal, aunque en el curso una sepsis severapuede producirse una anemia hemolítica adquirida afectando su configuración.7,11
- Leucocitos: se observa el patrón séptico. La leucocitosis puede descender cuando las defensas del paciente se debilitan por el efecto perjudicial de las bacterias sobre la médula ósea (colapso de la respuesta medular o agotamiento) y este bloqueo puede alcanzar las otras dos series.34,36,37
En ocasiones se observan monocitos espumosos.
- Plaquetas: se hallan cifras variables, aunque a veces se produce trombocitopenia ocasionada por varias causas, principalmente por su destrucción acelerada.39
Consideraciones generales referentes a las alteraciones de los leucocitos en las enfermedades bacterianas4,34,36
- Una elevada cifra de leucocitos, de neutrófilos en el conteo diferencial y de los gránulos tóxicos, constituyen evidencias sugestivas de enfermedad de etiología bacteriana, pero valores bajos o normales de estos no lo excluyen.
- El grado de leucocitosis indica la resistencia del individuo y el de la desviación a la izquierda señala la gravedad de la infección.
Etapas o fases por las que transcurre el cuadro leucocitario en una enfermedad bacteriana
A veces no es fácil separar las fases leucocitarias que se suceden durante el proceso de una enfermedad infecciosa bacteriana. Teóricamente se distinguen tres fases:34-36
- Fase de lucha: al comienzo y durante el periodo de actividad de una enfermedad bacteriana se observa el patrón séptico, ausencia de los eosinófilos y disminución de linfocitos y monocitos.
- Fase defensiva: durante el periodo crítico o resolutivo del proceso infeccioso hallamos aún leucocitosis, pero con descenso de la neutrofilia y de la desviación a la izquierda, reaparecen los eosinófilos, la cantidad de linfocitos se normaliza o están ligeramente disminuidos y hay aumento de los monocitos.
- Fase curativa: en el periodo de curación o convalecencia, los leucocitos se hallan en cifras normales o algo elevados, los neutrófilos disminuyen, no hay desviación a la izquierda, hay aumento de los eosinófilos y linfopenia, encontrándose normales los monocitos (excepto en la TB) y desaparición de los gránulos tóxicos.
Durante una bacteriemia puede producirse un aumento brusco de los leucocitos en pocas horas por el estímulo tóxico de las bacterias o un descenso rápido por el efecto del tratamiento.35
REACCIÓN LEUCEMOIDE (RL)
La reacción leucemoide consiste en la presencia en sangre periférica de leucocitosis marcada de 50x109/l, o más, siempre secundaria o reactiva a diferentes causas y que cursa con la presencia de leucocitos inmaduros en sangre periférica. Esta puede ser: neutrofílica, linfocítica, eosinofílica y monocítica, esta última es muy rara.4,6,35,36
La RL neutrofílica es la más frecuente en el adulto y generalmente secundaria a una infección bacteriana severa; la RL linfocítica se observa con mayor frecuencia en el niño y habitualmente en el curso de algunas enfermedades virales que se presentan con más incidencia en la niñez.
Resultados de la observación del frotis de sangre periférica en la reacción leucemoide neutrofílica (RLN) secundaria a una infección bacteriana severa 4,6,35,36
- Eritrocitos: anemia normocítica-normocrómica, no obstante en pacientes complicados puede desarrollarse una anemia hemolítica adquirida y hallarse el patrón hemolítico unido al patrón séptico.
- Leucocitos: leucocitosis muy marcada (generalmente de 50x109/l), pero puede ser mayor, con neutrofilia, desviación a la izquierda y el resto del patrón séptico.
Cuando la infección es muy severa al cabo de los días puede originarse un descenso brusco de los leucocitos llegando a producirse una leucopenia severa como se señaló anteriormente.6,36,37
- Plaquetas: pueden estar normales, aumentadas o existir trombocitopenia.39
La reacción leucemoide neutrofílica no se observa con frecuencia en el anciano debido a diferentes causas:
a) Cambios en el sistema inmune en el adulto mayor.
b) Poca respuesta leucocitaria ante una infección bacteriana severa.
c) Otras causas como mal nutrición, enfermedades crónicas subyacentes, etcétera.26
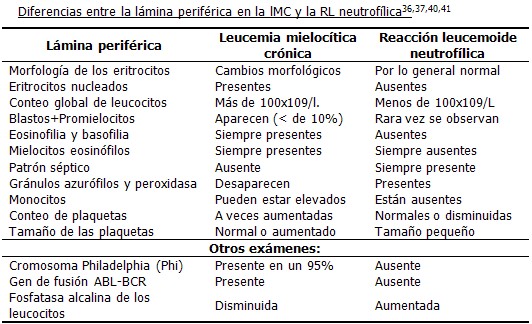
Existen algunas enfermedades que constituyen diagnóstico diferencial de la RL, una de las principales es la leucemia mielocítica crónica, pero presentan varias diferencias desde el punto de vista del cuadro clínico, del laboratorio y de la citogenética.
En la RL neutrofílica en el curso de una sepsis severa los eritrocitos por lo general son normocíticos y normocrómicos, con la excepción de una complicación hemolítica o una coagulación intravascular diseminada (CID); en la leucemia mielocítica crónica (LMC) los eritrocitos presentan varios cambios morfológicos como macrocitos (redondos), policromatofilia, punteado basófilo, corpúsculos de Howell Jolly, hematíes en lágrima, anillos de Cabot y eritrocitos nucleados (eritroblastos) y en los leucocitos se observan diferentes alteraciones cuantitativas y morfológicas entre ambas enfermedades. 6.11,40,41
REACCIÓN LEUCOERITROBLÁSTICA (RLE)
Leucoeritroblastosis o cuadro leucoeritroblástico: consiste en la presencia en el frotis de sangre periférica de células jóvenes de los sistemas granulo y eritropoyético, siempre secundaria a determinadas patologías de base. En la RLE los resultados de la lámina periférica dependen de la enfermedad causante.4,35,40,42 Aunque siempre aparece:
Presentacion de la RLE en la sangre periferica36,40,42
- Eritrocitos: Anisopoiquilocitosis marcada. Eritrocitosnormocíticos, macrocitos (redondos) por la reticulocitosis presente aunque en ocasiones esta no existe; varios eritrocitos en lágrima y algunos fragmentocitos. Hematíes normocrómicos, policromatofilia y punteado basófilo.Prácticamente se observan todos los precursores de los eritrocitos (eritroblastos).
- Leucocitos: leucocitosis con acentuada desviación a la izquierda que puede llegar al mieloblasto, aunque pueden verse casos con cifras normales de leucocitos en la sangre periférica; aparecen neutrófilos aumentados de tamaño y seudo Pelger.
- Plaquetas: cifras variables.
La mayor parte de los casos de RLE en el anciano indica la existencia de una neoplasia que ha invadido la medula ósea, generalmente por tumores sólidos.35,40,42
La RLE presenta un cuadro periférico muy parecido al de la mielofibrosis primaria, aunque la primera es una patología secundaria y la segunda un enfermedad clonal que pertenece a las enfermedades mieloproliferativas crónicas.41
MIELOFIBROSIS PRIMARIA
También se le nombra mielofibrosis con hematopoyesis extra medular y otros términos. La aparición de esta enfermedad ocurre con mayor frecuencia después de los 60 años.
Lámina periférica en la mielofibrosis primaria o idiopática.35,40,41,43
- Eritrocitos: anisopoiquilocitosis marcada: Se observan hematíes distorsionados. Numerosos hematíes en lágrima (cerca de un 20 % o más de los glóbulos rojos).Ovalocitos y eliptocitos, además policromatofilia y punteado basófilo. Se hallan varios eritroblastos en diferentes estadíos de maduración.
- Leucocitos: valores variables de estos, si existe leucocitosis esta no excede los 40x109/L; puede existir leucopenia, aparecen distintas células inmaduras del sistema granulopoyético (juveniles, mielocitos y promielocitos); Se hallan pocos blastos en la sangre periférica (uno a cinco %),varios neutrófilos seudo-Pelger, pleocariocitos, neutrófilos con núcleos anillados e irregularidad de los gránulos de los neutrófilos y los basófilos, en los cuales pueden hallarse aumentados o disminuidos (hiper o hipogranularidad), hay neutropenia en cerca del 15 % de los pacientes al momento del diagnóstico.
- Plaquetas: cifras variables, trombocitosis de un 13 a 31 %, trombocitopenia de 30 a 37 % de los casos, aparecen macroplaquetas y plaquetas de morfología anormal, micromegacariocitos y fragmentos de megacariocitos.
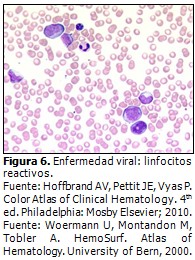
ENFERMEDADES VIRALES. GENERALIDADES (Figura 6)
Solamente unas pocas afecciones virales pueden diagnosticarse en el orden clínico o epidemiológico; son aquellas llamadas enfermedades virales de la infancia y otras que por su frecuencia y tipicidad acceden relativamente más fácilmente a su definición.
Comúnmente, el diagnóstico requiere a menudo pruebas serológicas durante la etapa aguda de su instalación y en la convalecencia, las que en realidad son efectivas pero lentas. En general en las enfermedades virales aparece un patrón periférico propio, además existen variaciones en dependencia al periodo prodrómico, de estado y fase de curación o recuperación.44 Predominan los linfocitos reactivos (también llamados linfocitos activados o virocitos),2,4,45,46 estos linfocitos son de estirpe B estimulados habitualmente por el proceso infeccioso viral o por la respuesta inmunitaria del paciente. Es muy importante informar la presencia de estas células en el leucograma o en la lámina periférica a fin de orientar al médico la posibilidad de una enfermedad viral.
En la tercera edad no son frecuentes las enfermedades virales, pero algunas de ellas sí pueden afectar al paciente de edad geriátrica, como la fiebre del dengue, la gripe epidémica, neumonía de origen viral y otras virosis incluyendo las inespecíficas.
Lámina periférica en las enfermedades virales (Figura 6)
- Eritrocitos: generalmente no hay alteraciones, excepto en algunas enfermedades como el VIH/sida por varias causas y otras enfermedades virales en que durante su evolución puede aparecer una anemia hemolítica autoinmune u otras complicaciones.36
- Leucocitos: puede presentarse leucopenia, neutropenia, estar adecuados en cifras o haber leucocitosis con linfocitosis4 y presencia de linfocitos (reactivos),4,44 y gránulos tóxicos en la etapa prodrómica de algunas de estas enfermedades. Linfocitos reactivos, activados o virocitos.2,44-46 Células linfomonocitarias o células de Downey, linfocitos hiperbasófilos, células linfoplasmáticas o plasmatiformes,45,47 y linfocitos o células monocitoides, conjuntamente pueden observarse linfocitos grandes con gránulos rosado oscuro en su citoplasma, células de irritación de Turk, células plasmáticas y en ciertasocasiones aparecen agregados de neutrófilos (aglutinados).40
- Plaquetas: sus cifras están en dependencia de la enfermedad de base, es frecuente la trombocitopenia en algunas enfermedades virales.
Algunas de las células mencionadas anteriormente pueden verse en ciertas afecciones del síndrome linfoproliferativo crónico como las células monocitoides, linfoplasmáticas, los linfocitos binucleados y linfocitos grandes con gránulos azurófilos.48
Los linfocitos reactivos pueden observarse normalmente en la sangre de los recién nacidos y en niños de corta edad hasta un cinco por ciento mientras en los adultos hasta un dos por ciento.36 No son específicos de la enfermedades virales.
Enfermedades en las que pueden aparecer linfocitos reactivos4
- Infecciones virales: Mononucleosis infecciosa (infección por el virus de Epstein-Barr), toxoplasmosis, citomegalovirus, rubéola, varicela, gripe (influenza), NH1N1, hepatitis infecciosa por virus A, adenovirus, herpes (simple y Zóster), fiebre del dengue y el dengue hemorrágico, el virus de la inmunodeficiencia humana; en general se observan en todas las infecciones virales, aunque también pueden aparecer en:
- Infecciones bacterianas: brucelosis, tuberculosis, sífilis y leptospirosis.
- Infección por Micoplasma pneumoniae.
- Infecciones por protozoos: malaria o paludismo, toxoplasmosis, babesiosis.
- Hipersensibilidad a medicamentos: ácido paraaminosalicílico, sulfasalacina, dapsona y fenotiacinas.
- Lupus eritematoso sistémico.
- Sarcoidosis.
- Enfermedad del injerto contra el huésped.
- Enfermedad de Hodgkin y algunos linfomas no Hodgkin.
GRIPE EPIDÉMICA (INFLUENZA) Y GRIPE A PANDÉMICA VARIANTE NH1N1
Infección aguda del tracto respiratorio producida por algunos subtipos de virus influenza o virus de la gripe, que se puede revelar de forma endémica, epidémica o pandémica.36 Puede verse a cualquier edad, pero en el anciano los síntomas son más acentuados.
Lámina periférica en la gripe epidémica36
- Eritrocitos: normocromía y normocitosis.
- Leucocitos: leucocitosis inicial y de breve duración, después aparece leucopenia derápidainstauración, hallándosemás bajas al 6to día, con valores que pueden ser muy bajos, (alrededor de 2,0x109/l ó 2000/mm3). Existe leucopenia con neutropenia pero con desviación a la izquierda, gránulos tóxicos, linfocitosisrelativa con linfocitos reactivos; los eosinófilos disminuyen o desaparecen; leucocitosis con neutrofilia y gránulos tóxicos si hay sobre infección bacteriana, (muy frecuente en el anciano).
- Plaquetas: adecuadas o ligera a moderada trombocitopenia.
GRIPE A PANDÉMICA VARIANTE NH1N1
Las alteraciones periféricas descritas para la infección por virus estacional de influenza no
Difieren de las halladas en la gripe pandémica variante.37
SÍNDROME DISMIELOPOYÉTICO O MIELODISPLÁSICO (SMD)
EL SMD alude a un grupo heterogéneo de entidades de origen clonal, que se expresa con citopenias progresivas y cambios cualitativos en las tres series hematopoyéticas caracterizadas por defectos de la maduración y que dan lugar a hematopoyesis ineficaz y un alto riesgo de transformación en una leucemia aguda, principalmente leucemia mieloide aguda (LMA). Puede presentarse con bicitopenia o pancitopenia, en esta última en un tercio de los casos y del 25 al 40% de los pacientes con SMD tienen leucopenia. Anteriormente se le denominaba preleucemia o estado preleucémico, pero como no todos los pacientes evolucionan a una leucemia se le nombró síndrome dismielopoyético o mielodisplasia.36,4,49
Este síndrome puede ser de causa primaria o secundaria, el primero se observa con mayor frecuencia en ancianos entre 70 y 80 años y el segundo en personas más jóvenes y con más incidencia en los que hayan recibido tratamiento quimioterapéutico o radiaciones. En general se manifiesta con anemia, neutropenia o trombocitopenia persistentes o diferentes combinaciones de estos.
En la actualidad la Organización Mundial de la Salud (OMS) clasifica al SMD desde el punto de vista citogenético e inmunofenotipico.35,40,49 Actualmente se está utilizando la citometría de flujo como ayuda en el diagnóstico y pronóstico particularmente en los pacientes con mínima evidencia de displasia por la morfología sanguínea.49
Existen signos periféricos y medulares de dishemopoyesis, los cuales por separado se presentan en numerosas enfermedades no clonales, sin embargo, varios de ellos en conjunto constituyen los signos de dismielopoyesis.
Signos morfológicos periféricos de dismielopoyesis1,3,35,40,49
Displasia eritrocítica:
De tamaño (anisocitosis): varios macrocitos y a veces megalocitos.
De color: anisocromía: policromatofilia (sin hemolisis ni sangrado), corpúsculos de Howell
Jolly, punteado basófilo, anillos de Cabot y estomatocitos.
De forma: eliptocitosis, ovalocitos, esquistocitos y varios eritrocitos en lágrima.
Eritrocitos nucleados (Eritroblastos).
DISPLASIA GRANULOCÍTICA
Nucleares: hiposegmentación (núcleo seudo Pelger), varios apéndices nucleares en los neutrófilos, hipersegmentación nuclear (pleocariocitos), condensación cromatínica anómala en los neutrófilos, núcleo en hoja de trébol, núcleo en anillo (es más frecuente en el SMD secundario, bolsillos nucleares y células picnóticas.
Citoplasmáticas: cuerpos de Döhle, granulaciones tóxicas, vacuolas intra citoplasmáticas sin el paciente padecer proceso infeccioso, neutrófilos gigantes, hipo agranularidad del citoplasma, pérdida de los gránulos de color rojo del citoplasma y aumento de basofilia citoplasmática.
Hay mieloblastos circulantes cuyo número es paralelo al de los blastos que se hallan en la médula ósea (<cinco%) y es importante contarlos para establecer el pronóstico.35
DISPLASIA MEGACARIOPOYÉTICA
Anisocitosis plaquetaria con macro y microplaquetas (predominando las primeras).
Trombocitos hipogranulares o agranulares (citoplasma azul), vacuolizadas, seudonúcleo con gránulos gigantes y prolongaciones seudopódicas. Varios micromegacariocitos en sangre periférica y trombocitopenia de grado variable.
Otras: Disociación en la maduración núcleo-citoplasma, leucopenia y neutropenia. Monocitosis de origen desconocido,50 junto a anisocitosis, policromatofilia, macrocitos, leucocitosis de discreta a moderada con monocitosis absoluta y algunos monocitos con asincromía en la maduración núcleo-citoplasma y otros cambios morfológicos. Las alteraciones morfológicas del SMD en sangre periférica constituyen una especial orientación diagnóstica.
CONCLUSIONES
Como hemos podido apreciar y después de una revisión exhaustiva del tema, sin negar el desarrollo de la tecnología moderna actual, ratificamos la importancia de que exista personal especializado con entrenamiento exclusivo o no, pero con sobrada experiencia para ayudar en el diagnóstico precoz y en el seguimiento de muchas de estas afecciones, que aunque no todas son exclusivas de los ancianos, sí tienen una presentación más frecuente o con características peculiares en ellos, que hacen de nuestra modesta recopilación, un documento de obligada consulta, para todos los que hacen clínica a cualquier nivel, y para todos los profesionales que pretendan, desde su lugar, luchar contra el dolor humano. La disposición para enseñar de forma práctica y dinámica todo lo expuesto en el trabajo, es un compromiso y una obligación moral.