INTRODUCCIÓN
Las bacterias multirresistentes a los medicamentos son un problema creciente en los hospitales de todo el mundo. El Staphylococcus aureus resistente a meticilina (SARM), es uno de estos microorganismos causantesde infecciones adquiridas en los hospitales y en la comunidad.1
Esta bacteria afecta básicamente a niños y jóvenes, así como a personas que viven hacinadas, con pésimas condiciones de higiene. La presentación clínica más frecuente es la infección de piel y partes blandas. Se disemina rápidamente, y en el 93 % de los casos produce leucocidinapanton-valentine(LPV), exotoxina causante de la destrucción rápida de los leucocitos polimorfonucleares, con una tendencia elevada a causar colecciones de pus que requieren de incisión y drenaje, además de la administración de antibióticos si la respuesta es inadecuada; también puede causar fascitis y neumonía necrosante grave. Las cepas de SARM adquirido en la comunidad (SARM-CO) se diferencian de las de SARM intrahospitalario o adquirido en el hospital (SARM-AH),respecto a su sensibilidad a múltiples clases deantimicrobianos y a sus características genéticas.2
La emergencia y propagación de bacterias patógenas en el ser humano resistentes a los antibióticos, se ha convertido en un importante problema de salud pública en los últimos cincuenta años. La aparición de cepas de SARM ha ocasionado brotes de infecciones nosocomiales en diferentes países del mundo.
En el taller nacional realizado en el 2013sobre resistencia bacteriana, celebrado en el Instituto Nacional Pedro Kourí, en la Habana,fue reafirmada la falta de datos sobre la incidencia del SARM en los hospitales del país, lo cual constituye una limitación para crear nuevas políticas encaminadas a disminuir la resistencia antimicrobiana.
En Cienfuegos se realizó un estudio en el año 2010para conocer la frecuencia de aislamiento de este microorganismo en el Hospital Dr. Gustavo Aldereguía Lima, sin embargo, actualmente se desconoce la frecuencia de aislamiento de SARM, así como sus patrones de resistencia frente a otros antimicrobianos.3 Por ello, la presente investigación tuvo como objetivo describir la resistencia antimicrobiana del SARM a partir del análisis de muestras clínicas pertenecientes a pacientes atendidos en el hospital Dr. Gustavo Aldereguía Lima, de Cienfuegos.
MÉTODOS
Se realizó un estudio descriptivo, realizado en el Hospital Dr. Gustavo Aldereguía Lima, de Cienfuegos,a partir del análisis de muestras clínicas de pacientes atendidos en dicha institución durante el año 2014. De las muestras en que fue aislado Staphylococcus aureus (n=272), fueron analizadas aquellas en que fue aislado SARM (n=142), respecto a las variablesservicio de procedencia (hospitalarios: quirúrgicos, clínicos y unidades de cuidados intensivos; extrahospitalarios: consulta externa), tipo de muestra (secreción de piel y mucosas, secreción del sitio de herida quirúrgica, secreción respiratoria, sangre, orina, líquido corporal estéril) y resistencia antimicrobiana (eritromicina, azitromicina, ciprofloxacino, gentamicina, amikacina, cotrimoxazol, tetraciclina, cloranfenicol).La variable resistencia bacteriana fue evaluada en correspondencia con la disponibilidad de medicamentos en el medio.
Las muestras fueron analizadas en el Laboratorio de Microbiología del Hospital. Para la detección de resistencia se emplearon discos de cefoxitín, por el método de difusión Kirby Bauer. Según lo normado por el Instituto de Normas Clínicas y de Laboratorio (CLSI, Clinical and Laboratory Standard Institute), los diámetros de los halos de inhibición para discos de cefoxitín (30 µg),se consideraron sensiblescuando fueron igual o mayor a 22mm, y resistentescuando fueron igual o menor a 21mm.
Los datos se obtuvieron del registro de muestras del laboratorio y fueron procesados mediante el Paquete Estadístico para Ciencias Sociales, versión 15.0.Los resultados se muestran en tablas, mediante números absolutos y porcentaje.
Este estudio fue aprobado por el Consejo Científico del Hospital Provincial Dr. Gustavo Aldereguía Lima, de la provincia de Cienfuegos.
RESULTADOS
De las 272 muestras en que fue aislado el Staphylococcus aureus, 142 (52,2 %) fueron resistentes a meticilina y 130 (47,8%) fueron sensibles.
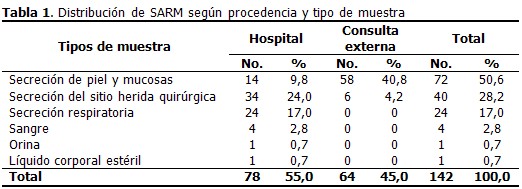
Del total de muestras en que se aisló SARM, 78 (55,0%) fueron de origen hospitalario y 64 (45,0%) de la consulta externa; según el tipo de muestra la secreción de piel y mucosas resultó la más representativa (50,6%), con predominio en este grupo de las provenientes de pacientes atendidos en consulta externa (40,8 %). (Tabla 1).
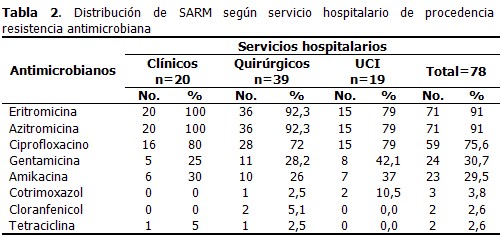
Los servicios hospitalarios aportaron la mayor cantidad de aislamientos de SARM, en especial los servicios quirúrgicos (27,5 %) y clínicos (14,1 %). Precisamente en los servicios quirúrgicos, el SARM mostró mayor resistencia a los antimicrobianos, principalmente a eritromicina, azitromicina (92,3% respectivamente) y ciprofloxacino (72%). En los servicios clínicos se observó resistencia a los mismos grupos de antimicrobianos, pero en una proporción menor, que fue menor aún en los servicios de cuidados intensivos. Antimicrobianos como tetraciclinas, cloranfenicol ycotrimoxazol, mostraron bajos niveles de resistencia. (Tabla 2).
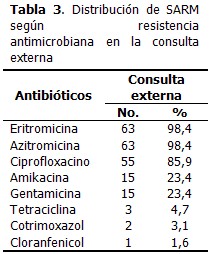
En cuanto a la consulta externa, la resistencia de SARM a otros antimicrobianos fue elevada, sobre todo a eritromicina y azitromicina (ambos con 98,4%), seguidos de ciprofloxacino (85,9%), gentamicina y amikacina. (Tabla 3).
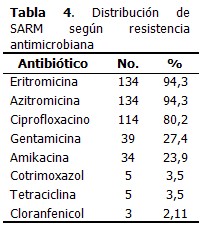
La resistencia de SARM a otros antimicrobianosrespecto al total de muestras en que fue aislado, mostró casi el mismo comportamiento que al analizarla según la procedencia (intra o extrahospitalaria), con bajos niveles de resistencia ante cloranfenicol (2,11%), tetraciclina y cotrimoxazol (3,5% respectivamente). (Tabla 4).
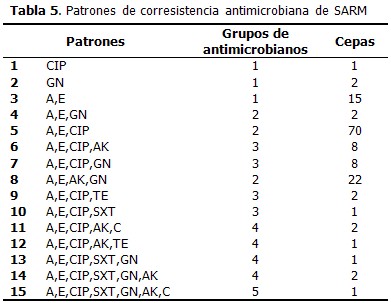
Se obtuvieron 15 patrones de corresistencia, de los cuales el patrón 5 (azitromicina, eritromicina, ciprofloxacino) fue el más observado (70 aislamientos), seguido del 8,el 3, el 6 y el 7. (Tabla 5).
DISCUSIÓN
Desde su aparición en la década de los 70, el SARM se ha diseminado de tal forma que hoy es el patógeno resistente más diseminado del mundo y se considera un problema de salud pública.4 Las cifras de prevalencia se comportan de manera muy variable cuando se comparan de un país a otro: en los países asiáticos (Corea del Sur, Vietnam o Taiwán), superan el 60 %; en el norte de Europa (Noruega, Suecia, Dinamarca y Holanda) son muy bajas (< 1 %); y en España superan el 43,1 %.5
En Cuba, particularmente en centros hospitalarios de la capital, se ha reportado en los últimos años una incidencia creciente de afecciones producidas por este microorganismo, con cifras entre 60 y 70 %.6-9 Acerca del comportamiento de la infección por SARM en Cienfuegos, solo se ha publicado un estudio realizado en el Hospital Dr. Gustavo Aldereguía Lima en el año 2010, en el cual, mediante el método Oxacillin Salt-Agar Screening-Platese detectó SARM en el 14%de los aislamientos,3 dato que reafirma el incremento del germen al compararlo con el presente estudio, donde este representó 52,2% de las muestras clínicas analizadas.
Durante décadas, el SARM ha afectado más a los pacientes hospitalizados, pero en los últimos 15 años, también se ha convertido en un problema grave en el ámbito extrahospitalario.10
En este estudio, casi el 50 % de SARM fue aislado en muestras provenientes de pacientes atendidos en consulta externa.
En cuanto al tipo de muestra, predominó el aislamiento de SARM en secreciones de piel y mucosas en las muestras provenientes de consulta externa, así como en las secreciones de heridas quirúrgicas en las muestras provenientes de pacientes hospitalizados. La colonización por SARM constituye un factor de riesgo para el desarrollo posterior de una infección, principalmente de piel y partes blandas.11,12 En la mayoría de los casos ocasiona bultos rojos, inflamados y dolorosos, que con frecuencia se confunden con picaduras de arañas y generalmente se pueden tratar con éxito si se detectan a tiempo.6 Las segundas en frecuencia a nivel hospitalario, fueron las secreciones respiratorias (17 %), expresión directa de un mayor número de pacientes ventilados, colonizados o infectados por vías respiratorias.
El SARM comunitario difiere genéticamente del hospitalario por estar codificado por SCC mec IV y con menor frecuencia SCC mec V; lo queprobablemente confiere a SARM ventajas fuera del hospital.13 Esto podría explicar la gran capacidad de este microorganismo para producir infecciones de la piel y de los tejidos, y queestas hayan sido con más frecuencia el motivo por el cual se realizó el examen en la consulta externa.
Estudios realizados acerca de las infecciones posquirúrgicas, han constatado la acción de SARM como uno de los agentes causales.14-16 En esta investigación los servicios quirúrgicos aportaron el mayor número de aislamientos de SARM (27,5 %). Este resultado puede estar relacionado con la baja frecuencia de aislamiento de SARM en muestras de sangre (2,8%), ya no es usual indicar hemocultivos en pacientes con infecciones quirúrgicas, indicación más aplicada en las fiebres de origen desconocido, las infecciones generalizadas y las neumonías.
La resistencia bacteriana se incrementó al paso del tiempo, tal es el caso de Staphylococcus aureus, bacteria gram positiva considerada como microorganismo multirresistente ya desde el año 2008, según estudio realizado en el Hospital Hermanos Ameijeiras.7 En la presente investigación la resistencia de este microorganismo a otros antibióticos se comportó de manera similar para el ámbito extra e intrahospitalario, exhibiendo una resistencia mayor a la fluorquinolona (ciprofloxacino) de 75,6% y a macrólidos (azitromicina y eritromicina), de 91% respectivamente. Esto puede estar vinculado al uso inapropiado y abusivo de estos antimicrobianos; aunque otro factor a considerar sería la colonización de piel y mucosas por cepas resistentes de este microorganismo, o el empleo de estos antimicrobianos para tratar infecciones provocadas por otra bacteria resistente a ellos, lo que puede causar resistencia cruzada.
La vancomicina ha supuesto durante mucho tiempo la primera línea terapéutica para el tratamiento de infecciones graves causadas por SARM, sin embargo, no se pudo probar la sensibilidad in vitro a vancomicina, ya que este procedimiento se realiza determinando la concentración mínima inhibitoria a la cual el microorganismo deja de multiplicarse, CMI >2μg/ml según normas de NCLS,17 y no se disponía de los recursos necesarios para ese procedimiento. Lo mismo sucedió con otros antimicrobianos como teicoplanina, rifampicina, minociclina y quinopristina-dalfopristina.
En 2009 fue aprobado un nuevo glicopéptido, la telavancina. También ha sido aprobado por la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA), en 2010, el primer betalactámico activo frente cepas SAMR, la ceftarolina. Otros antimicrobianos activos frente a cepas SAMR se encuentran en estudio, entre ellas los betalactámicos oritavancina y dalbavancina y una nueva diaminopirimidina, la iclaprima,18 que amplían las posibilidades de tratamiento, sobre todo en infecciones graves. Otros antibióticos propuestos para tratar las infecciones graves o multirresistentes por SARM, son linezolid, daptomicina y tigeciclina, que se irán incorporando a la vigilancia de la resistencia en función de la disponibilidad de los discos correspondientes para pruebas de sensibilidad.19-21
Cuando un microorganismo multirresistente aparece en una institución sanitaria, la transmisión y persistencia de la cepa resistente están relacionadas con la existencia de pacientes vulnerables, la presión selectiva de los antibióticos, la presión de colonización, entendida como el porcentaje de pacientes colonizados o infectados, y el impacto de la adherencia a las medidas de prevención.22 Los resultados de esta investigación, evidencian elevados patrones de corresistencia antimicrobiana, los cuales reafirman el carácter multirresistente de SARM, que en los aislamientos analizados mostró resistencia a más de dos clases de antibióticos: betalactámicos, macrólidos, quinolonas de segunda generación y aminoglucósidos. Esta situación requiere especial atención, pues son los de mayor disponibilidad en el mercado y pudieran quedar en desuso para el tratamiento de afecciones disímiles causadas por bacterias, dejando un margen estrecho para el empleo de antimicrobianos como el cotrimoxazol.