INTRODUCCIÓN
El absceso hepático piógeno es una colección supurada situada en el seno del parénquima hepático, causada por una infección bacteriana.1 Representan el 13 % de todos los abscesos abdominales y los de origen bacteriano son los más frecuentes.2
En ocasiones, se detectan algunos factores de riesgo. Predominan las etiologías biliares (litiasis, complicación de colangiopancreatografía retrógrada endoscópica (CPRE), colecistectomía y neoplasias) y portales (diverticulitis, pólipos y tumores, apendicitis, enfermedades inflamatorias intestinales). Existen causas extraabdominales (dentales, pulmonares, otorrinolaringológicas, etc.); pero en más del 10 % de los casos el estudio etiológico es negativo. Son generalmente múltiples, a diferencia de los amebianos. 1 Algunos autores señalan que son criptogénicos con mayor frecuencia y que la mitad siguen una evolución desfavorable.1-4
El cuadro clínico incluye clásicamente fiebre elevada con escalofríos, dolor en el hipocondrio derecho o el epigastrio, en un paciente que presenta toma del estado general. En el plano biológico, son casi constantes una velocidad de sedimentación globular (VSG) acelerada, proteína C reactiva (CRP) elevada e hipoalbuminemia, entre otros. La ictericia ocurre en menos del 9 % de los casos.
El diagnóstico lo confirman las pruebas de imagen, fundamentalmente la ecografía y la tomografía computarizada (TC) abdominal multicorte o multidetector;3 la detección del germen responsable se hace mediante hemocultivos o punción directa del absceso.
Las complicaciones de los abscesos pueden ser locales o sistémicas. El tratamiento se basa en los antimicrobianos combinados de forma empírica, que debe ser instaurado inmediatamente después de la sospecha diagnóstica y tomada muestra para hemocultivos, y en segundo lugar adaptado después al germen si se aísla.
En la actualidad, el pronóstico de los abscesos piógenos ha mejorado, gracias al progreso de la radiología moderna, los antimicrobianos actuales y la cirugía en el caso que lo requiera.1,2,4 La mortalidad se reporta en un 9 % aunque no existe unanimidad en los resultados de estudios previos. 1,2,5,6
El propósito del presente trabajo es presentar un caso clínico, en la actualidad muy poco frecuente, con una evolución favorable al tratamiento médico. Un caso con factores de riesgo identificados por lo que, quizás, pudo evitarse.
PRESENTACIÓN DEL CASO
Paciente femenina, de 34 años de edad, mestiza y enfermera de profesión, con antecedentes patológicos personales de ser asmática desde niña. En el 2011 se le diagnosticó litiasis vesicular en ocasión de cólicos biliares.
En mayo del 2012 presentó ictericia obstructiva extrahepática y se le diagnosticó litiasis coledociana. Por medio de CPRE se realizó esfinterotomía y se extrajeron varios cálculos. A pesar de la sugerencia del endoscopista, al observar la bilis, de indicar tratamiento antimicrobiano por no menos de siete días, este no se cumplió.
Posteriormente se le presentó un cuadro de colangitis y fue ingresada con tratamiento durante siete días.
En agosto fue operada de urgencia por colecistitis aguda. Fue dada de alta al tercer día. Posteriormente sufrió fiebres que se atribuyeron a granuloma de la herida, la cual fue drenada. La paciente recibió tratamiento antimicrobiano por vía oral durante siete días.
Desde inicio del mes de septiembre de 2012 comenzó nuevamente con fiebres diarias, generalmente por las tardes, de 39,5 oC y con escalofríos; sudoraciones nocturnas, inapetencia y pérdida de peso, náuseas y dolor en el cuadrante superior derecho del abdomen, a veces intenso, mantenido y molesto. Fue ingresada el 14 de octubre del 2012 en Servicio de Clínica una vez atendida en el Servicio de Urgencia.
Datos positivos al examen físico:
Toma del estado general. Marcado adelgazamiento. Mucosas hipocoloreadas. No ictericia. Febril (38,5 oC).
Tensión arterial: 100/60 mm Hg.
Frecuencia cardiaca: 92 x min.
Frecuencia respiratoria: 16 x min.
En el abdomen se palpó hepatomegalia de unos 3 cm, con predominio en el lóbulo derecho, lisa, dolorosa a la exploración, de características inflamatorias. No esplenomegalia clínica.
Exámenes complementarios de urgencia al ingreso:
Hemoglobina: 90 g/ l.
Leucograma: leucocitosis de 13,9 x 10 9/l; segmentados: 078; linfocitos: 017; eosinófilos: 02; monocitos: 03.
Orina: normal.
Exámenes imagenológicos:
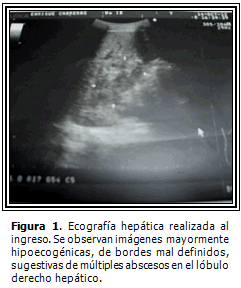
Ecografía abdominal: en la proyección del lóbulo derecho hepático y del lecho vesicular hay varias imágenes hipoecogénicas, algunas tienen zonas hiperecogénicas, de 2 a 3 cm de diámetro, bordes mal definidos. Colédoco normal, bazo y páncreas normales, riñones normales, no adenopatías intraabdominales, no líquido libre en cavidad. El aspecto de las imágenes se puede corresponder con abscesos múltiples. (Figura 1).
Se sugirió realizar tomografía (TAC) en equipo multicorte con contraste.
Se ingresó con diagnóstico presuntivo de abscesos hepáticos piógenos.
Resultado de exámenes complementarios en sala:
Velocidad de sedimentación globular: 130 mm x h.
Plaquetas normales.
Tiempo de protrombina control : 12 seg, del paciente: 19 seg.
Aspartato aminotransferasa: 35 U/L.
Transaminasa glutámico-oxalacética: 48 U/L.
Fosfatasa alcalina: 737 U/L..
Gamma glutamil transpeptidasa: 20 uds.
Proteina C reactiva: 432 U/L.
Glucemia: 4,5 mmol/l.
Creatinina: 92 mmol/l.
Proteinas totales: 80 g/l
Albúmina sérica: 34 g/l.
Globulinas: 46 g/l.
Exámenes imagenológicos:
Radiología simple de tórax: no alteraciones pleuropulmonares. Área cardiaca normal.
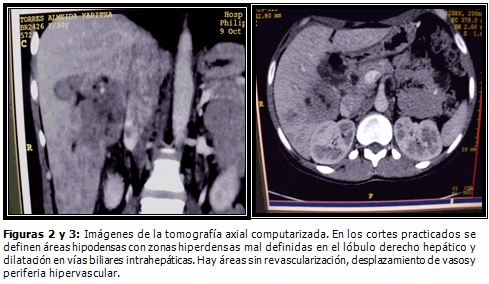
Tomografía (TAC) con contraste en equipo multicorte: en los cortes practicados se definen áreas hipodensas con zonas hiperdensas mal definidas en el lóbulo derecho hepático y dilatación en vías biliares intrahepáticas. Hay áreas sin revascularización, desplazamiento de vasos y periferia hipervascular. Colédoco de 3 mm. Impresionan abscesos múltiples hepáticos en el lóbulo derecho. (Figuras 2 y 3).
Se inició tratamiento combinado con cefalosporina de tercera generación (ceftazidima), metronidazol y gentamicina, a dosis plena terapéutica de acuerdo al peso corporal y función renal normal, por vía endovenosa, en infusión cada 6 horas, excepto la gentamicina que se utilizó en monodosis diaria.
A las 48 horas desapareció la fiebre y comenzó a mejorar el estado general. A los 15 días la VSG descendió a 90 mm x h y se normalizaron los resultados del leucograma. Comenzaron a normalizarse las pruebas de funcionamiento hepático. La hepatomegalia inflamatoria desapareció. Comenzó a restablecerse el apetito y la paciente aumentó de peso.
A las tres semanas de tratamiento se repitió la ecografía abdominal, con los siguientes resultados: las áreas anteriormente reportadas han desaparecido apreciándose que el órgano ha recuperado su ecogenicidad normal. (Figura 4). 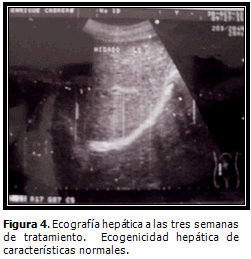
Los hemocultivos realizados fueron negativos. Se completó el tratamiento médico durante las cuatro semanas que estuvo hospitalizada. Egresó totalmente asintomática y con un aumento de 3 Kg de peso.
Una semana después la VSG era de 48 mm x h. y la ecografía hepática normal, por lo que se consideró de alta.
DISCUSIÓN
Los abscesos hepáticos piógenos actualmente son más frecuentes que los amebianos. Son múltiples y asientan generalmente en el lóbulo derecho hepático. Los más frecuentes según etiología y vía de la infección (40-45 %) se producen por obstrucción y manipulación de las vías biliares; se inician con una colangitis ascendente y posteriormente se forman los abscesos. En el 30 % la infección llega por vía hematógena a través de la porta o por la arteria hepática, procedente de infecciones en otras áreas. Por lesión hepática primaria hasta un 20 %, producidos por traumatismos cerrados y heridas penetrantes. En menor grado por infección bacteriana añadida a abscesos amebianos, tumores malignos y quistes. Se reporta que los abscesos criptogenéticos se presentan en menos del 10 %. 6-12
En lo que sí todos están de acuerdo es en que el principal factor de riesgo es la enfermedad bilio-pancreática. Otros son las neoplasias, la diabetes, edad avanzada, la cirrosis hepática, cirugía abdominal y alcoholismo.1, 3,6,12-16
Pueden tener una evolución favorable al responder al tratamiento médico o una evolución desfavorable con respuesta inflamatoria sistémica, complicaciones locales, sepsis grave generalizada, fallo multiorgánico y la muerte. En ocasiones pueden tener un curso subagudo o crónico por algunas semanas antes de hacerse el diagnóstico.1,3,4,7
Está descrito en varios trabajos y textos que la colangitis y los abscesos hepáticos piógenos pueden ser una complicación de la CPRE y la cirugía de vías biliares; los gérmenes productores más frecuentes son los estafilococos, enterococos, pseudomonas y anaerobios.2,4,10,16-20 La CPRE combinada con la esfinterotomía biliar es una de las intervenciones más sofisticadas de la endoscopia gastrointestinal y está asociada a una tasa alta de complicaciones que deben ser tomadas en cuenta, en razón directa a su mortalidad que va desde 0,1 % hasta 1,6 %.17 Otras complicaciones menos frecuentes son la perforación, pancreatitis y hemorragias y para algunos autores son más frecuentes en pacientes con comorbilidad, particularmente las del sistema cardiovascular, endocrino metabólico y respiratorio.20 A pesar de ello la CPRE se ha convertido en una técnica muy eficaz para el tratamiento de la obstrucción de la vía biliar y pancreática.20 En el presente caso, la paciente fue sometida a manipulaciones varias veces sin establecerse un tratamiento antimicrobiano completo, lo que seguramente provocó este ingreso. El tratamiento profiláctico previo a las instrumentaciones y operaciones no basta en muchos pacientes. Hay que individualizar los casos, tener en cuenta elementos de mayor o menor riesgo y los antecedentes, como en este.13-20
El diagnóstico de los abscesos piógenos hepáticos no es difícil si se sospecha por factores de riesgo y/o predisponentes. La clínica está muy bien definida y las imágenes, tanto de la ecografía, como de la TAC, son muy orientadoras y ayudan a eliminar la posibilidad de otros diagnósticos diferenciales. La TAC multidetector o multicorte es una herramienta útil, accesible y es el estudio diagnóstico de elección para caracterizar a las lesiones focales hepáticas.3 Entre los diagnósticos diferenciales de abscesos piógenos deben tenerse en cuenta hepatitis aguda virales y de otras etiologías, absceso hepático amebiano, neoplasia primitiva y metastásica del hígado, tumores benignos diversos, colecistitis, colecistopancreatitis, neumonía de la base pulmonar derecha, fiebre tifoidea, endocarditis infecciosa aguda y diversas granulomatosis hepáticas. 1,3,8,13,17,19
El tratamiento en la actualidad debe ser de entre cuatro y ocho semanas4,8,10,16 cubriendo el espectro microbiano de los gérmenes más frecuentes, entre los que se encuentran: staphylococcus, enterococos, colibacilos, anaerobios, salmonelas, pseudomonas y clostridium welchii. Hay trabajos que reportan la Klebsiella como complicación de procesos pulmonares infecciosos y bacilos fusiformes como complicaciones de procesos infecciosos odontológicos.4,8, 9,11,12 Los micóticos son extremadamente infrecuentes.
Algunos autores señalan que el tratamiento puede prolongarse hasta tres meses, en algunos casos con evolución tórpida.4,8,9,10,16 El cultivo por aspiración a través de punciones está descrito; pero no todos los autores en la actualidad están de acuerdo. Puede dar lugar a complicaciones, así como el drenaje quirúrgico.5,6,8-10 Este caso tuvo una respuesta muy favorable al tratamiento médico a pesar de haber sido negativos los hemocultivos y no arriesgarnos a punción-aspiración para cultivo.
El tratamiento inicial sigue siendo empírico. Se describe que el resultado de hemocultivos es positivo solo en un 40 %. En la atención de esta paciente se decidió ser conservadores con tratamiento médico.
Podemos concluir que en el caso presentado quedaron identificados los factores de riego que propiciaron la infección hepática final, que, según criterio de los autores, pudo evitarse. Constituye una enseñanza, tanto para los profesionales, como para el personal en formación en momentos que no es frecuente esta entidad en nuestro medio. El diagnóstico precoz y tratamiento médico oportuno garantizaron una evolución favorable hasta su curación.