INTRODUCCIÓN
El término frágil significa, según el diccionario, algo débil, que puede romperse con facilidad. Para los médicos es fácil imaginar el significado y manejar pacientes frágiles todos los días, aunque desde el punto de vista teórico puede ser difícil su descripción, de tal forma que aún no se dispone de una definición clara de la fragilidad, que satisfaga a clínicos e investigadores. (1)A pesar de no ser una consecuencia inevitable del envejecimiento – ya que muchos ancianos no son frágiles – la fragilidad ha sido reconocida como un síndrome geriátrico independiente y se ha hecho un tópico particularmente importante desde que en 1990 la American Medical Association enfatizó en el crecimiento de la población anciana vulnerable. (2)
Los síndromes geriátricos son problemas no fácilmente encasillables en las conocidas enfermedades clásicas, son casi exclusivos de los ancianos, tienen una alta prevalencia entre ellos en los distintos niveles asistenciales y son fuentes de discapacidad funcional y/o social. (3) La fragilidad es considerada una condición compleja que representa una prediscapacidad y reúne las características mencionadas para considerarla como un auténtico síndrome geriátrico, ya que tiene su clínica propia, de indispensable conocimiento para el internista, que cada vez atiende más pacientes ancianos.
El envejecimiento creciente de la población, en la cual esta situación se expresará con una alta frecuencia y la divergencia de criterios en la literatura geriátrica, e incluso entre los propios profesionales que atienden adultos mayores que tienen distintos enfoques de este tema, (4) animaron a realizar esta revisión que pretende actualizar aspectos concernientes a su definición, prevalencia, etiopatogenia, presentación clínica, consecuencias e intervenciones para su prevención y tratamiento.
Se realizó una búsqueda bibliográfica de la literatura acerca del tema, a través de bases internacionales como PubMed, Hinari, Ebsco usando los descriptores “frail”, “frailty”, “elderly” y “frailty in the elderly”. Se encontraron 1828 artículos de los últimos 5 años, de los cuales se utilizaron 101 que cubrían los aspectos señalados antes para ser incluidos en esta actualización.
DESARROLLO
Concepto / Definición
El término fragilidad en el anciano es relativamente reciente y tiene en cuenta la vulnerabilidad de este y el hecho de lo precario de su homeostasis que lo mantiene en un equilibrio inestable con su medio y recuerda a un cristal que ante cualquier agresión se rompe. (5)
La mayoría de las definiciones conceptuales y operacionales de la fragilidad exaltan las pérdidas físicas de las personas ancianas, (6) pero está claro que esta visión es fragmentaria, pues resulta absolutamente necesario un enfoque más integral que preste también atención a los aspectos psicológicos y sociales y a las relaciones de estos con los componentes físicos o biomédicos, si se quiere enfrentar de forma holística la atención sanitaria a estas personas. (7)
Se han sucedido varias reuniones de expertos, (8-11) para lograr un consenso sobre el concepto y los criterios de medición del síndrome de fragilidad. La más ampliamente aceptada es la emitida por la American Geriatric Society: (9)
“La fragilidad es un síndrome fisiológico caracterizado por la disminución de las reservas y reducción de la resistencia a los estresores, resultado de una declinación acumulativa de sistemas fisiológicos que provoca vulnerabilidad para resultados adversos de salud”.
Estas definiciones son claras desde el punto de vista teórico pero, en la práctica, son muy inespecíficas pues no permiten identificar en términos precisos (medibles) a las personas frágiles. Esta “definición de caso” no se ha logrado aún de forma consensuada; en la literatura coexisten 2 principales fenotipos de fragilidad:(12)
1. El fenotipo físico: Diseñado por L. Fried y cols (13) definen la fragilidad con la presencia de 3 ó más de los siguientes criterios: pérdida de peso no intencional, debilidad muscular, baja resistencia (cansancio), lentitud de la marcha y nivel bajo de actividad física. Según este modelo fueron considerados pre-frágiles los que tenían 1-2 criterios y robustos, los que no cumplían ninguno de ellos.
2. El fenotipo de dominios múltiples (expandido): incluye componentes adicionales como cognición y estado de ánimo. Muchos autores creen que variables como deterioro de los órganos de los sentidos, condiciones sociales pobres, enfermedades crónicas y discapacidad deben ser incluidas en los dominios de la fragilidad. (6, 14, 15)
Prevalencia
La prevalencia varía de acuerdo al contexto y al modelo utilizado para definir la fragilidad, sea el fenotipo físico de Linda Fried, (13) o el fenotipo expandido utilizado por las escuelas canadiense (11, 16) y europea. (9) Como un ejemplo de esta variabilidad, Van Iersel y cols (17) reportaron, en una muestra de 125 ancianos, una prevalencia de fragilidad que osciló de 33 % a 88 % en dependencia de los criterios utilizados.
Fried y cols (13) encontraron, con el uso de sus criterios, una prevalencia de 7 % en una muestra de 4317 adultos de 65 años y más, mientras Ble y cols, (18) en el estudio europeo InCHIANTI, con criterios más amplios encontraron un 6,5 % en una muestra de 827 adultos mayores. En otro estudio realizado en 3 ciudades francesas (19) y que utilizó los criterios de Fried en una muestra de 6078 adultos ≥ 65 años, el 7 % fueron frágiles.
Un estudio cubano que utilizó como instrumento evaluativo la Escala Geriátrica de Evaluación Funcional, que puede considerarse como del modelo expandido pues incluye 12 variables, en una muestra de 541 adultos mayores identificó como frágiles al 51,4 %. (20)
Factores causales y fisiopatológicos asociados al síndrome frágil
La fragilidad resulta de alteraciones en múltiples sistemas moleculares, celulares y fisiológicos, por lo que cabe afirmar que su origen es multifactorial. Entre los sistemas involucrados se señalan el cardiovascular, el neuroendocrino, el metabólico y el sistema inmune. (10, 21)
Los autores que defienden el fenotipo físico, (22) resaltan la importancia del sistema músculo-esquelético en el mantenimiento de la capacidad e independencia funcional de los ancianos. De hecho, la mayoría de las actividades de la vida diaria no requiere gran gasto aeróbico, pero sí dependen de uno o más componentes de este sistema. En este sentido, se señalan que dos cambios físicos asociados con el envejecimiento parecen ser las causas principales de la fragilidad, estos son, la pérdida de masa muscular (sarcopenia) y la pérdida de masa ósea (osteopenia). (6, 23, 24)
El término sarcopenia describe la pérdida de masa muscular esquelética relacionada con el proceso de envejecimiento y puede considerarse como un signo dentro del síndrome de fragilidad. (25, 26) En su etiopatogenia se incluyen diversos mecanismos tanto intrínsecos del propio músculo como cambios del sistema nervioso, factores hormonales y del estilo de vida (sedentarismo). Los cambios intrínsecos del músculo incluyen una reducción de fibras musculares rápidas (tipo II) y daño en el DNA mitocondrial, mientras que en el sistema nervioso se produce pérdida de unidades motoras alfa en la médula espinal. (27) Los cambios celulares que se producen en el proceso sarcopénico involucran la disminución de factores que promueven el anabolismo muscular (como la buena nutrición y ciertas hormonas como los andrógenos), el incremento de factores inflamatorios (aumento de citoquinas, factores de la coagulación y estrés oxidativo) y otros, como la inmovilidad o la disminución de la actividad física que contribuyen al catabolismo del músculo. (28, 29)
La osteopenia, definida como la disminución de la masa ósea en el rango entre – 1.0 a – 2.5 desviaciones estándar en la densitometría ósea, (30) es evidentemente un componente importante de la fragilidad, sobre todo en mujeres posmenopáusicas, donde existe un incremento del riesgo de fracturas y otros resultados adversos asociados como inmovilidad, discapacidad, institucionalización y muerte. (31) Factores como la disminución de los niveles de estrógenos, la baja ingesta de calcio y los bajos niveles de vitamina D son causas importantes de la osteopenia.
Por otra parte, existe una amplia asociación entre fragilidad y enfermedades crónicas como: la aterosclerosis, insuficiencia cardiaca, diabetes mellitus, enfermedad pulmonar obstructiva crónica, anemia y depresión. (32) La fragilidad puede ser una manifestación en el curso clínico de estas enfermedades o sus complicaciones y, a su vez, puede ser un factor desencadenante y de mal pronóstico, sobre todo para las enfermedades cardiovasculares y, especialmente para la insuficiencia cardiaca. (33)
Aspectos clínicos de la fragilidad
Los síntomas y signos del síndrome de fragilidad son variados y están en dependencia del modelo que se utilice para definirla: en el del fenotipo físico están relacionados con la pérdida de fuerzas, y en el de dominios múltiples se incluyen además los aspectos psicosociales.
Se debe apuntar que no todos los individuos frágiles tienen todos los síntomas; una característica importante de la fragilidad es la condición de inestabilidad física y/o mental y una reserva fisiológica disminuida, (6) que se va agotando con la acumulación de déficits a nivel de varios sistemas. (34) Según progresa el envejecimiento cada individuo se diferenciará en la capacidad de respuesta de sus sistemas fisiológicos a los cambios. Los investigadores sugieren que hay un límite en el cual el organismo humano puede responder al estrés, el 30 % puede ser el umbral para una adecuada función. Cuando la reserva fisiológica cae por debajo de esta cifra ocurre el fallo de los sistemas y el multifallo subclínico origina la fragilidad y aumenta la vulnerabilidad. (35, 36) En el cuadro 1 se relacionan los aspectos clínicos señalados en la literatura revisada para el reconocimiento del síndrome frágil.
La fragilidad, como ya se ha insistido, es un concepto multidimensional cuyas manifestaciones clínicas pueden agruparse según el deterioro de los siguientes dominios: nutrición, actividad física, movilidad, fuerza, energía, cognición y humor. (56)
Exámenes complementarios / marcadores biológicos
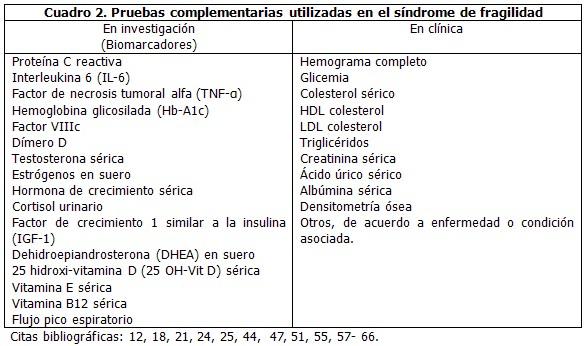
En este aspecto es necesario precisar que el diagnóstico del síndrome de fragilidad, es eminentemente clínico y no se necesita de una extensa batería de análisis complementarios para su abordaje, aunque sí los necesarios para manejar los problemas concurrentes y la morbilidad asociada. Otros exámenes propuestos están en relación con la detección de biomarcadores invocados en la fisiopatología de esta condición y, por tanto, son de mayor utilidad para la investigación que para la asistencia clínica.
El cuadro 2 muestra ambos tipos de pruebas según se señala en la bibliografía revisada.
Pronóstico
El anciano frágil es una persona vulnerable, con un alto riesgo para resultados adversos que no se explica completamente por la edad avanzada, el pobre estado funcional o la mayor prevalencia de comorbilidades.(42) Estos malos resultados se concretan en: riesgo de enfermedades agudas, caídas y sus consecuencias (lesiones, fracturas), hospitalización, institucionalización (hogar de ancianos), discapacidad, dependencia y muerte. (38, 41)
Los resultados de varios estudios documentan el mal pronóstico del síndrome frágil. Ensrud y cols, (67) utilizaron dos diferentes modelos de medición de fragilidad en 3132 hombres de 67 años y más, los siguieron durante tres años y encontraron que los detectados como frágiles tuvieron un alto riesgo de caídas, discapacidad, fracturas no espinales y muerte.
La proporción de discapacidad y dependencia en una cohorte de 545 mujeres de 75 años y más, seguidas durante 7 años, aumentó entre las frágiles de 22,1 % en el primer año a 52,1 % al final del estudio. (68)
Prevención / tratamiento
Dos factores importantes relacionados con el estilo de vida están directamente involucrados con el desarrollo de la sarcopenia y la fragilidad y son puntos vulnerables para la prevención y el tratamiento, estos son: la nutrición y la actividad física. Los estudios continúan la búsqueda de medicamentos para prevenir, mejorar o revertir el síndrome pero, aunque algunos muestran efectos promisorios, hasta el momento no se dispone de un preparado con efectividad demostrada. (69) El tratamiento de la comorbilidad y condiciones asociadas, detectadas mediante la Evaluación Geriátrica Exhaustiva (EGE) reviste crucial importancia en la mejoría del estado funcional y de la calidad de vida de los ancianos frágiles.
Nutrición: aunque el papel de la deficiencia nutricional en el desarrollo de la fragilidad ha sido sugerido desde hace tiempo, las investigaciones en esta área son relativamente recientes. Como estrategia general se sugiere el ingreso adecuado de calorías y proteínas para evitar la subnutrición crónica, a la vez que se suministran micronutrientes con actividad antioxidante (vitaminas A, C, D, E, α y β carotenos, licopeno, luteína) y elementos trazas como selenio y zinc. La mayoría de estos elementos están contenidos en las frutas y los vegetales, muchas veces deficitarios en cantidades apropiadas (5 raciones al día) en la dieta de los adultos mayores. El papel crítico de los micronutrientes en este contexto sugiere la necesidad de mejorar la calidad del alimento ingerido por el anciano mientras que la cantidad parece ser menos relevante. (70)
Algunos autores (71) realzan el valor de la ingesta proteica para prevenir la sarcopenia y recomiendan un plan dietético que incluya 25-30 g de proteínas de alta calidad por comida.
Una revisión sistemática reciente (72) encontró sólo 10 artículos metodológicamente consistentes sobre intervenciones para prevenir discapacidad en ancianos frágiles, de ellos, sólo 2 eran estudios nutricionales. No se encontraron evidencias de los efectos de la intervención nutricional sobre las mediciones de la discapacidad.
Para la osteopenia se recomienda la ingestión adecuada de alimentos con alto contenido de calcio (leche, vegetales, frutas, sardinas), vitamina D (leche, pescado, hígado), vitamina K (vegetales, hígado, pescado) y vitamina C (cítricos). Debe restringirse el alcohol, no fumar, y evitar las bebidas con alto contenido de fosfatos y oxalatos (ej. bebidas gaseadas y de cola). (73) El suplemento de vitamina D se ha demostrado que mejora el rendimiento muscular, reduce la incidencia de caídas y posiblemente mejora la composición y morfología de las fibras musculares en ancianos con deficiencia de la misma. (74)
Por último, la EGE permite la identificación de factores de riesgo para malnutrición como aislamiento social, viudez reciente, depresión, problemas dentales, enfermedades crónicas, alcoholismo, polimedicación y pobres recursos económicos, los que deben ser resueltos o mejorados mediante un adecuado plan de medidas.
Actividad física: varios estudios preconizan el valor preventivo de la actividad física en la fragilidad y sus consecuencias, como discapacidad y mortalidad. (72, 74, 75, 76) El entrenamiento progresivo con ejercicios de resistencia ha demostrado ser beneficioso al incrementar la masa muscular y el balance en los ancianos frágiles, aspecto sumamente importante para la prevención de las caídas. (77-79) Una revisión sistemática reciente (80) aporta evidencias de que los ejercicios de resistencia mejoran la función física en los adultos mayores al mejorar la fuerza y el rendimiento para actividades simples y complejas. Otros estudios también mencionan los beneficios del entrenamiento Tai Chi en el desempeño funcional de los ancianos frágiles (81, 82) y parámetros cardiovasculares como presión arterial sistólica y frecuencia cardiaca en reposo. (83)
Se señalan como contraindicaciones absolutas para la realización de un programa de ejercicios por el anciano frágil, las siguientes: (84)
o Enfermedad cardiaca severa: angina inestable, insuficiencia cardiaca congestiva clase III – IV, taquiarritmias inducidas por la actividad, estenosis aórtica crítica.
o Trombosis venosa profunda.
o Desprendimiento de retina.
o Condiciones espinales inestables.
Para algunos de estos pacientes, si sus condiciones lo permiten, el caminar como ejercicio simple puede ser una opción.
Fármacos: hasta el momento no hay evidencias de los efectos beneficiosos de hormonas y antiinflamatorios. Se ha postulado que el reemplazo hormonal pudiera mejorar el curso de la fragilidad incrementando la masa y la fuerza muscular, disminuyendo la masa grasa y mejorando subjetivamente la calidad de vida, pero los estudios aún no dan respuesta a estas expectativas.
Se ha sugerido el uso de la hormona de crecimiento (GH) como tratamiento potencial de la fragilidad pero los ensayos clínicos disponibles no han reportado beneficios significativos, y pudiera ser peligroso el uso excesivo de GH en condiciones en las cuáles el organismo ha decidido que decrezcan las acciones de la misma. (85) Basados en las evidencias actuales, el suplemento de GH no parece ser efectivo para mejorar la fuerza muscular y el desempeño físico en el anciano y considerando sus reacciones adversas potenciales (edema, síndrome del túnel del carpo, artralgias, ginecomastia, hiperglucemia) no debe aconsejarse como estrategia para mejorar la composición corporal y la funcionalidad. (86)
Las dosis farmacológicas de testosterona o el reemplazo de testosterona en varones hipo gonádicos aumenta la masa, la fuerza y el poder muscular, pero estos cambios no se han demostrado que provoquen mejoría funcional. (87) Emmelot-Vonk y cols (88) investigaron los efectos del suplemento de undeconato de testosterona 80 mg dos veces al día durante 6 meses en ancianos sobre la movilidad, función cognitiva, densidad mineral ósea, composición corporal, lípidos del plasma, y calidad de vida pero en sus resultados sólo se evidenció un aumento de la masa magra y una disminución de la masa grasa y no se afectó ni el estado funcional ni la cognición. (89)
En general, los ensayos de tratamiento con testosterona reportan beneficios en la composición corporal y la densidad mineral ósea, pero los datos son limitados acerca del riesgo cardiovascular. Los hombres con deficiencia androgénica deben ser considerados para tratamiento con testosterona, no así los que no son hipo gonádicos, donde sus beneficios aún no están claros.
La dehidroepiandrosterona (DHEA), un andrógeno débil, falló para producir un efecto sobre la masa y fuerza muscular cuando se administró a razón de 50 mg al día por un año a 288 ancianos de uno y otro sexo. (87) El uso de estos compuestos androgénicos se asocia con efectos adversos como toxicidad hepática, hipertrofia y riesgo de cáncer prostático y acción virilizante en las mujeres, entre otros. Se están desarrollando los moduladores selectivos de los receptores de andrógenos (SARMs) que tienen las propiedades beneficiosas de los andrógenos naturales, pero con mejores índices terapéuticos y menos efectos secundarios. (90) Se necesitan futuros estudios (preclínicos y clínicos) para determinar su eficacia en la sarcopenia y la fragilidad. (91)
En resumen, las intervenciones farmacéuticas para tratar la fragilidad no han demostrado eficacia o esta ha sido muy limitada hasta la fecha, además de sus potenciales consecuencias adversas. El entrenamiento de resistencia es la más efectiva y segura intervención para atenuar o recuperar algo de la masa y la fuerza muscular perdida en este síndrome. (92)
Tratamiento de los problemas asociados: El establecimiento de un plan de cuidados integral ajustado a la solución de los problemas detectados por la EGE es imprescindible, ya que el anciano frágil es un paciente complejo donde gravitan problemas físicos, comorbilidad, riesgos, abusos, desusos, aspectos psicosociales, económicos, culturales y espirituales que no pueden ser desconocidos. Escapa a los objetivos de esta actualización detallar cada uno de estos problemas pero los señalaremos para que sean tenidos muy en cuenta:
Prevención de las caídas: las caídas requieren una evaluación multifacética y un manejo holístico. Los programas de ejercicios que intervienen sobre el balance, (93) la corrección de los trastornos de la marcha, visión y audición, el uso de dispositivos de ayuda para la deambulación (bastones, andadores, etc.), la revisión de la medicación evitando la polifarmacia y la eliminación de riesgos medioambientales (iluminación, obstáculos, etc.) son elementos importantes en la estrategia preventiva en los ancianos frágiles.
Prevención y tratamiento de la osteopenia / osteoporosis: se ha insistido en la dieta, los suplementos adecuados de calcio y vitamina D y el ejercicio en el mantenimiento de la masa ósea. Los medicamentos antirresortivos (bifosfonatos) representaron el mayor avance en el tratamiento de la osteoporosis en la pasada década, con resultados en los ensayos clínicos que demuestran su eficacia en la reducción del riesgo de fracturas. (94)
Corrección adecuada de los déficits visuales y auditivos: son aspectos sumamente importantes que repercuten en la aferentación, orientación, detección de las señales de alarma o advertencia y en la calidad de vida de los ancianos frágiles.
Tratamiento adecuado del dolor: el dolor, aunque es considerado por algunos geriatras como el quinto signo vital por lo común de su presentación en los adultos mayores, a menudo no es tratado. (46) Es un acompañante frecuente de la fragilidad y alrededor de la mitad de los pacientes reportan que interfiere en la realización de sus actividades diarias. (95, 96) Esto limita su inclusión en programas de ejercicios y puede provocar contracturas y atrofia por desuso, razones de peso para no pasar por alto su tratamiento.
Tratamiento de la comorbilidad: hay que insistir en el tratamiento de las enfermedades y trastornos asociados como deterioro cognitivo, depresión, diabetes mellitus, aterosclerosis, cardiopatías, neumopatías crónicas, anemia, problemas vasculares y enfermedad de Parkinson, entre otras.
Inmunizaciones: las vacunas recomendadas por el Advisory Comittee on Immunization Practices para la protección de los adultos mayores son las de influenza, neumococo, herpes zoster y tétanos. (97, 98) A pesar del planteamiento de la limitada efectividad de la vacuna neumocóccica en el anciano frágil a consecuencia de la inmunosenescencia, algunos trabajos demuestran una respuesta aceptable por lo que recomiendan su uso. (99) Continúa en controversia el posible beneficio de la vacunación para influenza sobre la mortalidad de los ancianos frágiles, sobre todo por la carencia de ensayos clínicos que los incluya, por lo que las evidencias son todavía insuficientes. (100)
Problemas socioeconómicos: La movilización de recursos de apoyo (social y/o financiero) suele ser, en muchas ocasiones, un aspecto prioritario para mejorar la capacidad de afrontamiento de los ancianos frágiles. El apoyo social (familiar, de amigos, recursos comunitarios) puede potenciar la capacidad del paciente para adaptarse y superar la situación (resiliencia), además de fortalecer su autoestima y autocontrol, reduciendo las tasas de ingresos y reingresos hospitalarios, y favoreciendo su recuperación. (101)
CONCLUSIONES
La fragilidad se reconoce, de manera creciente, como un síndrome geriátrico que resulta de una reducción multisistémica de la capacidad de reserva, confiriendo un alto riesgo para resultados adversos y es potencialmente reversible y remediable.
Los intentos por definir de forma objetiva la fragilidad han tenido dificultad, y a pesar de que la literatura señala que es un concepto multidimensional, resultado de factores físicos, psicológicos, sociales y ambientales, la mayoría de los estudios continúa usando solo una perspectiva unidimensional, física o biomédica. En este sentido todavía es necesario colegiar los propósitos del investigador con los del clínico. Si el modelo de fragilidad representa una aproximación integral al adulto mayor vulnerable, los elementos psicológicos, sociales, económicos y hasta espirituales, no pueden ser pasados por alto.
A pesar de que las intervenciones hasta el momento disponibles aportan resultados disímiles por las diferencias metodológicas sustanciales entre los estudios (criterios de fragilidad, medición de resultados, entre otros), está cada día más claro que estas no pueden ser enfocadas sólo en una dimensión. Un número de intervenciones provienen de la idea de que muchas de las causas de la fragilidad son tratables y, por tanto, reversibles por la combinación de tratamiento médico apropiado, y mantener una buena dieta y régimen de ejercicios.
Una cultura de la sociedad moderna, no enfocada a paliar las consecuencias del paso de los años, sino a promover un envejecimiento saludable y la educación integral de todos sus componentes contribuiría a no medicalizar tanto esta etapa de la vida, que puede ser de disfrute y satisfacción sin uno de sus fantasmas: la fragilidad.