INTRODUCCIÓN
Las enfermedades cardiovasculares continúan teniendo un lugar preponderante dentro de la morbimortalidad a nivel mundial. (1) Estas son, en la actualidad, la primera causa de muerte en nuestro país, al igual que en países europeos y occidentales. La aterosclerosis coronaria es la responsable, en la mayoría de los pacientes. (2)
Los modelos predictores de mortalidad en cirugía cardiaca han sido elaborados a partir de determinados grupos poblacionales, en un período de tiempo definido y teniendo en cuenta determinadas variables que fueron seleccionadas previamente. De aquí que resulta entonces importante preguntarse si los resultados de estos estudios podrían aplicarse a grupos poblacionales distintos, en otro momento en el tiempo, y a pacientes que fueron intervenidos quirúrgicamente sin el uso de la circulación extracorpórea y de la parada cardiaca cardiopléjica.
Teniendo en cuenta que la cardiopatía isquémica continúa siendo la principal causa de muerte a nivel mundial, el análisis de los resultados en cirugía coronaria ha cobrado gran importancia, debido además al volumen de casos que representa este tipo de intervención dentro de la cirugía cardiaca así como por el tema de los costos por paciente. Los componentes con mayor influencia en los costos hospitalarios son la mortalidad y la morbilidad perioperatoria no fatal. Esto prolonga la estadía y aumenta el consumo de recursos. (3)
El conocimiento de los factores predictores de mortalidad y de complicaciones mayores juega un papel fundamental, ya que permitirá realizar una evaluación preoperatoria objetiva de los pacientes.
Por tales razones lo objetivos de este trabajo son dos: determinar los factores de riesgo predictores de mortalidad y de complicaciones mayores en los pacientes revascularizados sin el uso de la circulación extracorpórea y analizar el comportamiento de dos modelos de estratificación del riesgo preoperatorio en cirugía cardiaca.
MÉTODOS
Investigación observacional de seguimiento prospectivo, realizada en el Servicio de Cirugía Cardiaca del Cardiocentro “Ernesto Che Guevara” de Santa Clara, Villa Clara, durante los años 2007 y 2008, en el que fueron incluidos 136 pacientes que fueron sometidos a cirugía de revascularización miocárdica sin circulación extracorpórea. Se excluyeron los pacientes en los que se realizó otro procedimiento quirúrgico cardíaco asociado a la revascularización.
Se analizaron las siguientes variables: edad ( en años); sexo; hipertensión arterial ( historia conocida o presión arterial sistólica (PAS) > 140 mmHg o diastólica (PAD) > 90 mmHg en al menos dos ocasiones); mg/dl; colesterol unido a lipoproteínas de baja densidad (cLDL) ≥ 130 mg/dl, colesterol unido a lipoproteínas de alta densidad (cHDL) < 30 mg/dl o triglicéridos > 150 mg/dl); fumador actual (sí o no); diabetes (historia conocida independientemente de su antigüedad, sin incluir la diabetes gestacional); obesidad; enfermedad vascular periférica (claudicación de miembros inferiores con el esfuerzo o en reposo, o revascularización arterial previa sobre el territorio aorto-ilíaco-femoral); enfermedad vascular carotídea (sintomática o asintomática con estenosis carotídea común o interna > 70 % o endarterectomía previa); cardiomegalia; enfermedad pulmonar obstructiva crónica (EPOC) (historia conocida y tratamiento); historia familiar de enfermedad coronaria; insuficiencia renal (historia conocida o última cifra de creatinina > 2 mg/dl); diálisis; hipertensión pulmonar; insuficiencia cardíaca (en el momento del ingreso previo a la intervención); lesión valvular asociada (reemplazo o reparación valvular previa); accidente cerebrovascular (ACV) previo (deterioro neurológico con secuelas al menos durante 72 h); intervención cardíaca previa (quirúrgica o percutánea); resucitación cardiopulmonar preoperatoria; otras cardiopatías asociadas, presencia de angina, tipo de angina (estable: controlada con medicación oral o transcutánea, inestable: de reposo, de esfuerzos pequeños de reciente comienzo, de esfuerzos con disminución reciente del umbral, variante, infarto no transmural en el último mes o angina que precisa nitroglicerina intravenosa, heparina sódica o de bajo peso molecular, o balón de contrapulsación), angina inestable que necesita nitroglicerina intravenosa preoperatoria, inotrópicos y/o balón de contrapulsación, antecedentes de infarto agudo de miocardio, fracción de eyección, presión telediastólica final del ventrículo izquierdo; tipo de intervención (emergente: el paciente está bajo maniobras de resucitación cardiopulmonar de camino al quirófano o antes de la inducción anestésica, isquemia aguda, incluida la angina de reposo a pesar de tratamiento médico máximo, infarto de miocardio de menos de 1 día de evolución, edema agudo de pulmón que requiera intubación orotraqueal, asistencia mecánica circulatoria, shock; urgente: precisa intervención en el mismo día por empeoramiento de su situación clínica por infarto de miocardio, angina inestable de reposo o que requiera nitroglicerina o balón de contrapulsación; diferida: similar a urgente pero la intervención debe realizarse durante el ingreso hospitalario; electiva: intervención programada no diferida, urgente ni emergente); número de vasos coronarios afectados.
Para cada paciente se calculó, a partir de sus características preoperatorias, el valor de dos escalas de riesgo: Parsonnet 97 y Euroscore.
Las variables posquirúrgicas que se analizaron fueron: el hecho de fallecer o no y de presentar complicaciones mayores o no, y fueron definidas de la siguiente forma:
Mortalidad: son las muertes que ocurren durante la hospitalización a causa de la operación, sin tener en cuenta la longitud de la estadía, o dentro de los 30 días posteriores a la intervención quirúrgica.
Complicaciones mayores: se consideran complicaciones mayores: el bajo gasto que necesita balón de contrapulsación intraórtica o ventilación mecánica, las arritmias mayores (fibrilación ventricular y bloqueo auriculoventricular completo), las complicaciones respiratorias que requieren ventilación mecánica por más de 48 horas, lesiones neurológicas focales confirmadas por la clínica, tomografía axial computadorizada (TAC) o ambas, la encefalopatía difusa por más de 24 horas que requiere ventilación mecánica o con estado mental severamente afectado, insuficiencia renal que requiere ultrafiltración o diálisis, mediastinitis y sepsis generalizada. Se incluyen los fallecidos, aunque no hubiesen presentado ninguna de estas complicaciones.
Se utilizó estadística descriptiva de todas las variables incluidas en el estudio: las variables cuantitativas se expresaron como media ± desviación típica (DE), las variables cualitativas se expresaron como valor absoluto y porcentaje, con el intervalo de confianza (IC) del 95 %. La comparación de variables cualitativas entre sí se realizó por medio del estadístico X2.
Para determinar las variables predictoras de presencia de eventos de interés se realizó un análisis de regresión logística, utilizando como variable dependiente la variable de interés (mortalidad y complicaciones mayores) y como covariables, aquellas variables que en el análisis bivariado estuviesen asociadas a dichas variables o fuesen relevantes desde el punto de vista clínico o quirúrgico. A partir de los modelos de regresión logística se identificaron las variables predictoras de mortalidad y complicaciones mayores.
Para el análisis de las escalas aplicadas a los pacientes operados se utilizaron las curvas ROC.
Los datos de cada paciente fueron introducidos en una base de datos en el sistema estadístico SPSS versión 11, con el cual se efectuó el procesamiento estadístico.
Los resultados se presentan en tablas y gráficos con números absolutos y porcentajes.
RESULTADOS
Estudio de la mortalidad
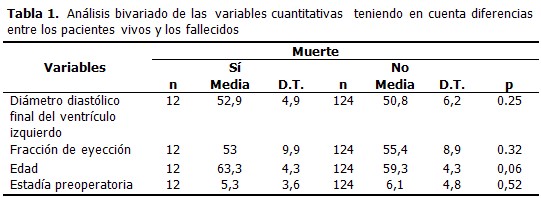
Tras realizar el análisis bivariado entre la mortalidad y las diferentes covariables, las variables cuantitativas estudiadas no presentaron significación estadística, la edad fue la que mayor significación presentó (p=0,06) con una media en los fallecidos ligeramente superior (63,3) en relación con los vivos (59,3); la media del diámetro diastólico final del ventrículo izquierdo fue similar entre los vivos (50,8) y los fallecidos(52,9) y la media de la fracción de eyección se comportó de forma similar en ambos grupos ,en los vivos (55,4) y para los fallecidos(53). (Tabla 1).
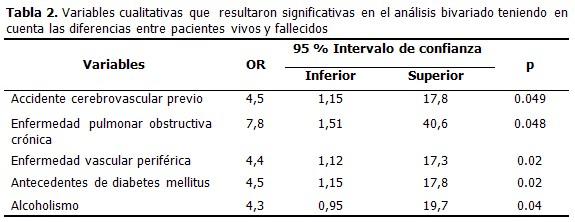
Las variables cualitativas que en el análisis bivariado se asociaron significativamente con el hecho de morir fueron: el accidente cerebrovascular previo (p=0,049), la enfermedad pulmonar obstructiva crónica (p=0,048), la enfermedad vascular periférica (p=0,02), el antecedente de diabetes mellitus (p= 0,02) y el alcoholismo (p=0,04). (Tabla 2). No se asociaron con la mortalidad: la edad, el sexo, el tipo de vaso afectado, la dislipidemia, enfermedad carotídea, tabaquismo, creatinina elevada preoperatoria, antecedentes de fibrilación auricular, bloqueo auriculoventricular completo, marcapaso permanente, endocarditis infecciosa, antecedentes de infarto del miocardio o angina, revascularización por intervencionismo coronario (ICP) o quirúrgica.
Tras realizar el análisis bivariado entre la mortalidad y las diferentes variables preoperatorias, se efectuó un análisis de regresión logística, lo que dio como resultado que las variables que modificaron significativamente el riesgo de morir fueron: el antecedente de diabetes mellitus (odd ratio [OR]=9,5 y p=0,031) y de enfermedad pulmonar obstructiva crónica (odd ratio [OR]=5,3 y p=0,031).
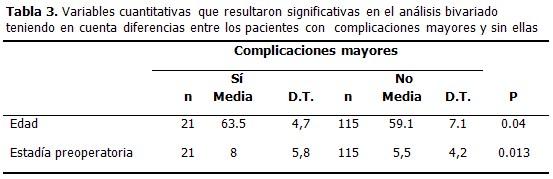
Las variables cuantitativas que en el análisis bivariado resultaron estadísticamente significativas entre los pacientes que sufrieron complicaciones mayores y los que no la tuvieron fueron: la edad, que mostró una media superior en los que presentaron complicaciones mayores frente a los que no la presentaron (62,5 vs 59,1) (p=0,04), y la estadía preoperatoria con la media mayor en los que presentaron estas complicaciones (8 vs 5,5 y p=0,013). (Tabla 3).
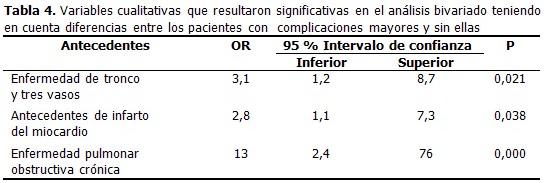
Las variables cualitativas que en el análisis bivariado se asociaron significativamente con el hecho de presentar complicaciones mayores fueron: la enfermedad de tronco y tres vasos (odd ratio [OR]=3,1 y p= 0,021), el antecedente de infarto miocárdico (odd ratio [OR]= 2,8 y p =0,038) y de enfermedad pulmonar obstructiva crónica con la mayor significación estadística (odd ratio [OR]= 13 y p = 0,000). (Tabla 4). No se asociaron con la presencia de complicaciones mayores: el sexo, el diámetro diastólico final del ventrículo izquierdo, la fracción de eyección, otras localizaciones de la lesión según el vaso afectado diferente a la lesión de tronco y tres vasos, la dislipidemia, enfermedad carotídea, tabaquismo, creatinina elevada preoperatoria, antecedentes de fibrilación auricular, bloqueo auriculoventricular completo, marcapaso permanente, endocarditis infecciosa, antecedentes de angina , ni la revascularización por intervencionismo coronario (ICP) o quirúrgica.
Tras realizar el análisis bivariado entre las complicaciones mayores y las diferentes covariables, se efectuó un análisis de regresión logística y se observó que las que modificaron significativamente el riesgo de tener complicaciones mayores fueron: la enfermedad pulmonar obstructiva crónica (odd ratio [OR]= 10 y p= 0,023) y la enfermedad de tronco y tres vasos (odd ratio [OR]= 3 y p=0,048)
Estudio de las diferentes escalas de riesgo
Para predecir mortalidad:
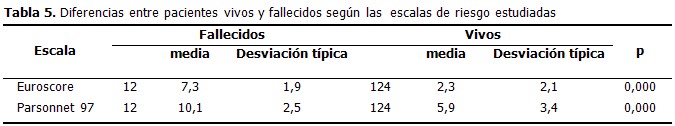
Al analizar la estadística descriptiva de las escalas de riesgo utilizadas, para el Parsonnet 97 se observó que la media en los pacientes estudiados fue de 6,4 ± 3,6, y para el Euroscore fue de 2,9 ± 2,6. En ambas escalas analizadas los fallecidos presentaron valores más elevados que los vivos, Parsonnet 97 (10,1 vs 5,9), Euroscore (7,3 vs 2,3) resultando estadísticamente muy significativos (0,000). (Tabla 5).
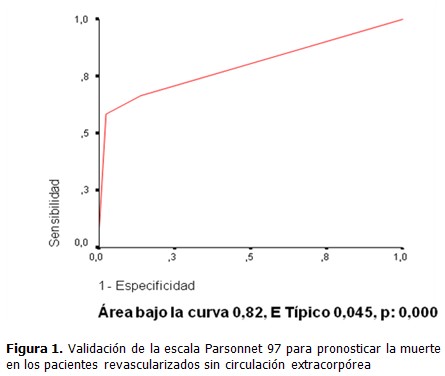
La escala que mejor predijo la mortalidad en esta serie fue el Euroscore, con un área bajo la curva de 0,94; seguido del Parsonnet 97, con un área bajo la curva de un 0,82. Cuando se dice que el Euroscore tiene un área bajo la curva de 0,94 para predecir mortalidad, significa que si seleccionamos aleatoriamente pacientes vivos y muertos y les aplicamos la escala, el 94 % de los pacientes que fallecen presentan un valor de la escala más elevado. (Figura 1 y 2)
Para predecir complicaciones mayores:
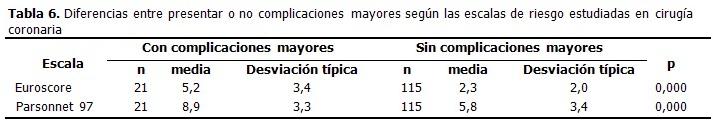
Como sucedió para predecir mortalidad, se objetivó a su vez que ambas escalas presentaron una puntuación mayor ante la presencia de complicaciones mayores que en su ausencia, para el Parsonnet (8,9 vs 5,8) y para el Euroscore (5,2 vs 2,3), diferencias que fueron significativas desde el punto de vista estadístico (p=0,000). (Tabla 6).
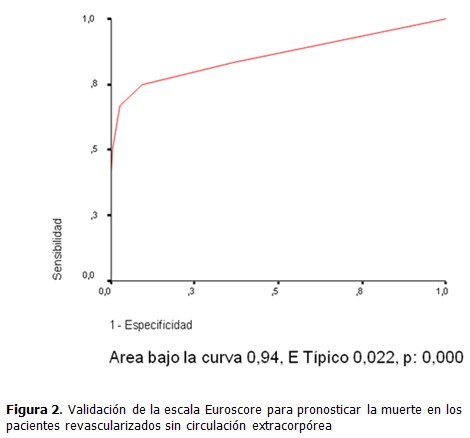
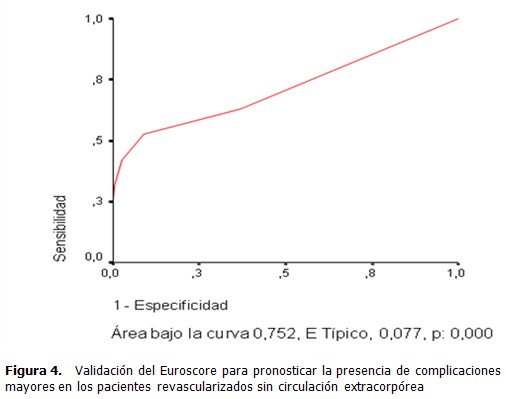
Ambas escalas presentaron similar capacidad para predecir la presencia de complicaciones mayores, en el caso de Parsonnet 97, con un área bajo la curva de 0,746 y significación de 0,000 (Figura. 3), y el Euroscore, con un área bajo la curva de 0,748 y significación de 0,002 (Figura. 4). Cuando se expresa que el Euroscore tuvo un área bajo la curva de 0,748 para predecir la presencia de complicaciones mayores, significa que si seleccionamos aleatoriamente pacientes con complicaciones y sin complicaciones y les aplicamos la escala Euroscore, el 74,8 % de los pacientes que presentan complicaciones presentan un valor de la escala más elevado que los que no las tienen.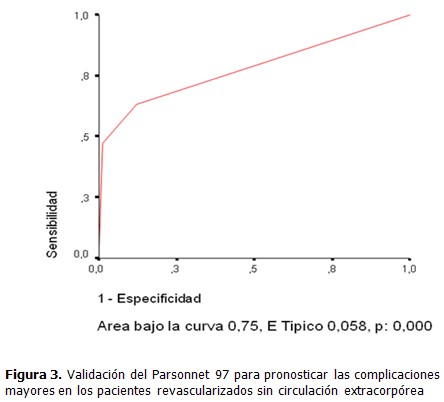
DISCUSIÓN
La revascularización miocárdica sin circulación extracorpórea (CEC) es un procedimiento que ha incrementado su aplicación en los últimos años por diferentes razones. La fundamental es evitar la respuesta inflamatoria sistémica que se observa con el uso de la circulación extracorpórea y que agrava el efecto del traumatismo quirúrgico de la simple apertura de la pared torácica y la manipulación de órganos y tejidos, aunque se mantiene la discusión en relación con su comparación con la revascularización con circulación extracorpórea. (4-7)
Al consultar algunos estudios elaborados sobre la base de pacientes intervenidos quirúrgicamente sin el uso de la CEC, se comprueba como Buffolo (5) en un análisis bivariado con respecto al hecho de morir o no, encuentra significación estadística en el tipo de isquemia miocárdica preoperatoria y en la edad mayor de 70 años. Moshkovitz (8) en un análisis similar, comprobó que obtuvieron significación la angina clase 4, el estado emergente de la operación y las calcificaciones en la aorta. En una investigación más reciente realizada por Riha (9) con un análisis bivariado similar al anterior, encontró significación estadística en la edad, el sexo femenino, la angina en clase funcional 4, la hipertensión, la hipercolesterolemia, el accidente cerebrovascular previo y el fallo renal preoperatorio. Como se ve, en estos estudios con análisis bivariado, alcanzan la significación estadística variables que también la alcanzaron en el análisis bivariado realizado en el presente trabajo, como el accidente cerebrovascular previo, no así la edad, el sexo , la inestabilidad hemodinámica previa y el fallo renal, lo que está en relación con el tipo de paciente operado en nuestro centro, donde escasos pacientes sobrepasaron los 70 años, en ningún caso existió deterioro hemodinámico previo con necesidad de apoyo inotrópico y los pacientes con valores de creatinina elevadas no se encontraban en un estadio de insuficiencia renal crónica que necesitaran de procedimientos dialíticos.
En un estudio realizado por Michael Mack, (3) las variables que resultaron significativas en el análisis de regresión logística con respecto al hecho de morir fueron: la edad, el sexo femenino y la insuficiencia renal preoperatoria, lo que no coincide con los resultados de este estudio. Navia (10) encontró en el análisis multivariable como predictores independientes para mortalidad hospitalaria la edad, la revascularización miocárdica quirúrgica previa, la angina inestable, la cirugía no electiva y la conversión a cirugía con CEC, en nuestro caso ningún paciente fue operado de urgencia, ni presentaba antecedentes de cirugía de revascularización quirúrgica previa, no coincidiendo en el resto de las variables encontradas por nosotros. En un estudio realizado por el peruano Rojas, este cita a algunos autores como E. Quaini y colaboradores de Milano, quienes no consideran la edad como factor de riesgo para mortalidad operatoria, lo que coincide con este estudio, sin embargo B. Sevray y colaboradores consideran la edad mayor de 70 años como factor de riesgo para mortalidad operatoria y Souza JM, de Brasil indica que la cirugía de revascularización miocárdica en pacientes mayores de 70 años ha aumentado de 3,3 % en 1979 a 14, 8 % en 1989, con una mortalidad hospitalaria de 8,5 %. Pettetier C y colaboradores, también son citados en el artículo de Rojas, indicando que los pacientes que fallecieron fueron claramente de mayor edad que los que sobrevivieron, describieron además que mientras la mortalidad operatoria fue de 1,5 % en aquellos con angina estable, esta aumentó a 4,2 % en pacientes con angina inestable. (11) Otros estudios muestran buenos resultados a edades avanzadas. (12)
Se estima que estas diferencias encontradas están relacionadas con las propias de las poblaciones estudiadas, diferencias en las actuaciones de los diferentes grupos médicos, así como la experiencia alcanzada en el tratamiento de esta enfermedad.
Al analizar los resultados en cuanto a las complicaciones mayores, Vrancic JM , Navia y otros (10) en su estudio identificaron como predictores independientes para morbilidad la conversión a cirugía de revascularización miocárdica (CRM )con CEC, la angina inestable y la presencia de mayor enfermedad coronaria, coincidiendo en este último aspecto con los resultados ahora presentados.
Otro estudio (11) determinó que la morbilidad y las complicaciones cardiacas tipo isquemia, infarto, insuficiencia ventricular izquierda y shock cardiogénico, se relacionaron al grado funcional de la insuficiencia cardíaca , grado funcional por fracción de eyección, enfermedad coronaria difusa, antecedente de infarto de miocardio y tiempo de derivación aortocoronaria total, lo cual coincide con este estudio en el caso de la enfermedad coronaria difusa aunque sin especificarla como enfermedad de tronco y tres vasos. No se encontró en el análisis de regresión logística el resto de los factores en los pacientes analizados, aunque en el análisis bivariado sí se encontró el antecedente de infarto del miocardio con relación significativa respecto a la aparición de complicaciones mayores.
En el estudio realizado por Javier Vázquez (13) se encontró significación estadística para la resucitación cardiopulmonar previa, la inestabilidad hemodinámica preoperatoria que requiere apoyo inotrópico, el balón de contrapulsación intraórtico, o ambos, el accidente cerebrovascular previo con secuelas, la arteriopatía periférica, la insuficiencia renal preoperatoria, la fracción de eyección y la enfermedad del tronco más los tres vasos coronarios con lesiones significativas, coincidiendo en esta última variable con este estudio, no así la fracción de eyección, la inestabilidad hemodinámica previa y la insuficiencia renal, lo que puede estar determinado por la selección de los pacientes para la cirugía.
Se ha demostrado la influencia de manera significativa de otras variables con la morbimortalidad de la cirugía coronaria con el uso de la CEC, como la edad, el infarto previo de menos de seis meses de evolución, la reoperación, el sexo femenino, la hipertensión pulmonar, la insuficiencia cardiaca congestiva, la insuficiencia renal preoperatoria, el accidente cerebrovascular previo, la disfunción ventricular izquierda y, el estado emergente de la intervención, (13) por lo que los resultados de esta investigación muestran una reducción de la influencia de estas variables sin el uso de la CEC.
Los autores consideran que los estudios de morbilidad y mortalidad son más útiles, que los que solo incluyen como variable dependiente el hecho de morir o no, pues permiten identificar pacientes con riesgo de presentar complicaciones graves que prolongan la estadía e incrementan el consumo de recursos.
Las diferencia de las medias de las escalas entre los vivos y los fallecidos se comportan de forma similar para ambas escalas estudiadas con alta significación estadística, coincidiendo con los resultados de otros autores. (14)
Los resultados que ahora se presentan son superiores a los de otros autores que, utilizando algunas de estas escalas de riesgo, obtienen áreas bajo la curva que indican buena capacidad de los modelos, pero inferiores en valor a la de esta investigación. (13) Resultados similares a los de este estudio son informados por otros autores. (16-17)
La mayoría de las escalas de riesgo en cirugía cardiaca están diseñadas teniendo en cuenta como variable dependiente la mortalidad; así tenemos los estudios realizados por Grover. (4) Otros modelos de riesgo han sido confeccionados utilizando como variable dependiente la mortalidad y la morbilidad. (13)
Diversos autores han demostrado el valor de estas escalas de riesgo para predecir morbilidad, longitud de la estadía hospitalaria y los costos, al mostrar áreas bajo la curva para predecir estos eventos por encima de 0,70. (18)
Conocer los factores predictores de riesgo en esta serie de pacientes bajo nuestras condiciones, permitirá medir los resultados teniendo en cuenta las características propias de la población analizada. Se puede decir además que las escalas de mortalidad y morbimortalidad analizadas en este trabajo pueden ser utilizadas para predecir el riesgo de muerte y de presentar complicaciones mayores en los pacientes que recibirán una cirugía de revascularización miocárdica sin el uso de CEC.